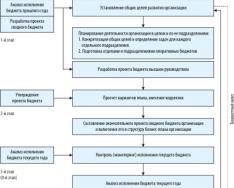
Врачебная этика и медицинская деонтология. Биоэтика
Термин "этика" происходит от греческого "этос" (ethos), т.е. обычай, нрав. Почти такое же значение имеет и другой термин - "мораль" (от латинского "morbus"). Поэтому "этика" и "мораль" обычно применяются вместе. Этику чаще квалифицируют как науку, теорию, учение о морали и нравственности, т.е. как науку о формах общественного сознания. Проф. А.А. Грандо в учебном пособии для студентов медицинских институтов с полным основанием пишет: "Этикой называют науку, занимающуюся определением нравственной ценности человеческих стремлений и поступков". Можно привести сотни определений этики (как и морали, нравственности). Еще больше разночтений в понимании термина "деонтология". На I Всесоюзной конференции по проблемам медицинской деонтологии (1969), организованной по инициативе министра здравоохранения тех лет акад. Б.В.Петровского и акад. АМН СССР А.Ф. Билибина, много сил и внимания уделявших проблемам этики и деонтологии, во вступительном слове Б.В.Петровский определил деонтологию как "учение о долге врача не только перед больным, но и перед обществом". Этот термин вошел в обиход и, прежде всего, в ученые труды и выступления как учение о должном, о долге. На самом деле автор термина - английский правовед И.Бентам в своей получившей известность книге "Деонтология или наука о морали" (начало XIX века) рассматривал деонтологию как учение о должном (отсюда происхождение самого термина) в поведении человека. Он противопоставил деонтологию этике как науке о морали или общественно должном поведении людей. Такое понимание деонтологии открывало простор для всякого рода индивидуалистической и не всегда гуманной деятельности, могло обосновывать эгоистическую мораль и нравственность. Автор термина дал ему антигуманную направленность, но он стал воплощением поведения, отвечающего высокому предназначению и гуманной деятельности медика. И.Бентам придал своему учению определенные нормативные черты, т.е. рассматривал деонтологию не столько как теорию, учение, сколько как обоснование определенной (в том числе прагматической, эгоцентрической) деятельности, поведения человека как достижения личной, персональной цели.
До сих пор идут споры о том, например, какое понятие более емкое - этика или деонтология, и многие склонны считать, что деонтология шире этики, так как включает в себя и учение, теорию о должном в поведении, и реализацию морально-нравственных правил, норм, т.е. самого поведения, а этика ограничивается лишь теорией, выработкой научных морально-нравственных норм, правил, концепций и т.п.
Этика отражает отношение людей не только друг к другу, но и к фактам, событиям, явлениям в жизни человечества, в том числе к науке и применению ее достижений на практике. Этический компонент возникает сразу же, как только ставится вопрос о целях того или иного действия, поступка, акции, об интересах человека или группы людей. В связи с этим можно и нужно говорить об этическом аспекте каждой сферы деятельности и знания, в том числе об этической ценности науки. Прогрессивные ученые обеспокоены возможностью применения крупнейших достижений науки во вред себе, здоровью людей. Наиболее яркий пример - использование в военных целях открытий в области ядерной физики и создание термоядерного оружия. Столь же обосновано беспокойство по поводу использования достижений генной инженерии в антигуманных целях. То же можно сказать о робототехнике, бактериологии, иммунологии и др.
Сказанное об этике и деонтологии целиком относится к медицине. Нельзя не отметить кровную связь медицины с общими свойствами этики и деонтологии, в первую очередь с общечеловеческими нормами морали и нравственности, которые справедливы для всех политических, классовых и иных категорий и для различных социально-политических и экономических структур. Это так называемые простые нормы нравственности и морали - добра, любви, сострадания, уважения, милосердия, противления злу, насилию, злобе и другим разъединяющим людей и разрушающим людское сообщество явлениям и чертам человеческих отношений. Их нередко связывают с христианскими добродетелями.
Врачебная этика и медицинская деонтология, как их чаще всего обозначают, это выражение высокого долга, общечеловеческой гуманности в специфических условиях профессиональной деятельности.
В отличие от всех других профессий врач или иной работник медицины имеет дело с больным человеком. Следует добавить - или с человеком практически здоровым, которого мы должны уберечь от болезней, а также с человеком здоровым, которого мы должны не только предохранить от заболеваний, но и сохранить его здоровье, укрепить и улучшить это здоровье.
Есть и другие специфические моменты. В медицине, в отличие от других специальностей, человеческих дел и знаний, допустим лишь этический максимум, с позиций которого нужно быть и хорошим медиком, и хорошим человеком. Встречаются плохие врачи, но само понятие "плохой врач" и "плохой человек" исключаются из медицинской этики и деонтологии, хотя общественное сознание вполне допускает такое положение в других профессиях.
Медик имеет дело не просто с объектом своей деятельности - больным человеком, в его руках здоровье и жизнь.
Медик (конечно, хороший, настоящий) должен быть готовым к самопожертвованию, забыть личное в интересах другого человека, его состояния, его здоровья. Все, кто писал об этике медиков, подчеркивали это. А.П. Чехов говорил, что профессия врача - подвиг, и не каждый на это способен.
Один из важнейших принципов Гиппократа - "не навреди" призывает не к самоустранению в трудных ситуациях, не к пассивности, а обязывает применить все знания и опыт для спасения больного, для его блага, но обязательно так, чтобы своими действиями не ухудшить его состояния. Это предусмотрительность, основанная на высоком профессионализме, осторожность и вместе с тем активность.
Общечеловеческие морально-нравственные категории чести, достоинства, обязанности, вины, долга, ответственности и другие, проходя сквозь горнило медицинской практики, приобретают своеобразные качества, свойственные лишь для этой специальности и рождающие проблемы, присущие лишь медицине, например, проблему врачебной тайны, вмешательства без согласия больного, эвтаназии, эксперимента на себе и на других людях и др.
Связь профессиональной медицинской этики с общей этикой отражается на ее определениях. Из сотен определений приведем предложенное А.М. Изуткиным еще в 1968 г.: "Врачебная этика -это раздел науки о роли нравственных начал в деятельности врача, о его высокогуманном отношении к больному как необходимом условии успешного лечения и укрепления здоровья человека" 1 . Более широкое и, так сказать, социально-направленное определение - в коллективной монографии Ю.П. Лисицына, A.M. Изуткина и И.Ф. Матюшина (1984), где говорится, что медицинская этика рассматривает "...всю совокупность моральных факторов, которыми руководствуются работники здравоохранения во всех сферах материальной и духовной деятельности, направленной на удовлетворение потребности общества и человека в сохранении и укреплении здоровья" 2 .
Прежде чем пойдет речь о конкретных проблемах, структуре этики и деонтологии, предлагается не разъединять эти понятия, а рассматривать их как одно направление, одну доктрину - медицинскую этику и деонтологию. Медицинская этика и деонтология как органически связанные понятия имеют дело с моральными и нравственными нормами и основанными на них принципами и правилами поведения медицинских работников, выполняющих свой гражданский и профессиональный долг.
Эти понятия близки, но не тождественны. В этом ракурсе этика (как наука) - понятие больше методологическое, а деонтология (как принципы и правила поведения) - понятие скорее методическое.
Значение врачебной этики и медицинской деонтологии возрастает в настоящее время, в период изменения социально-экономических отношений, введения рыночных, маркетинговых процессов, прямо коснувшихся и здравоохранения. Гордые реляции о бесплатной медицине для всего населения за счет государственных средств и праве каждого гражданина на бесплатную медицинскую помощь уходят в прошлое. За счет государства и вводимого ныне обязательного медицинского страхования обеспечивается лишь часть медицинских услуг по так называемой программе государственных гарантий (большая часть амбулаторно-поликлинической и часть стационарной медицинской помощи и даже далеко не все виды профилактического обслуживания). Ввиду сокращения государственного бюджета эта обязательная программа все более ограничивается. Вместе с тем медицинские учреждения получили легальное право на платные услуги, более того, они стали финансовой основой так называемого добровольного медицинского страхования. Уже сегодня большинство населения, материальные возможности которого резко упали, не в состоянии получать всю необходимую медицинскую помощь, включая медикаментозную, ввиду чрезвычайно возрастающей стоимости лекарств.
В такой ситуации лишились основания постулаты о свободе врача от коммерческих отношений с пациентами, об отсутствии почвы для бизнеса в медицине, о свободных, не загрязненных коммерческими интересами этических, моральных отношениях с пациентами. Фактически положение медика у нас в настоящее время принципиально (кроме пока еще гораздо более низкой зарплаты) не отличается от такового в других (капиталистических) странах. "Коммунистическая", "социалистическая" врачебная этика канула в Лету. Это обстоятельство приблизило всеобщие проблемы медицинской этики и деонтологии к нашему обществу, к нашему здравоохранению и в более широком смысле - к социальной политике в области охраны здоровья населения.
В связи с реформированием здравоохранения становятся практически важным и государственное регулирование платных услуг и вообще тарифа на медицинскую помощь, создание общественных организаций (ассоциаций, союзов), определение прав пациентов, врачей, страховых органов и представительств профсоюзов по контролю за работой страховщиков, врачей, врачебных организаций. Особое значение приобретают так называемые этические комиссии, предусмотренные законом (Основами законодательства об охране здоровья граждан РФ).
Такие организации функционируют за рубежом, их опыт полезен и для нас. Особенно важны кодексы врачебной этики, о которых речь впереди.
Теперь о важнейших проблемах медицинской этики и деонтологии , об одной из которых - о платности за медицинскую помощь - только что сказано. Неизменно главной остается проблема взаимоотношений врача и больного, медика и пациента . Вокруг этого столпа медицинской этики и деонтологии вращаются проблемы взаимоотношений врача (медика) и лиц, окружающих больного (родственников, близких, знакомых и др.); врачей друг с другом и иного медицинского и парамедицинского персонала (т.е. взаимоотношений внутри медицинской среды); медиков (врачей и другого медицинского персонала) с различными слоями и группами общества, по существу, проблема положения врача (медика) в обществе. К медицинской этике и деонтологии принадлежат также проблемы врачебной тайны, врачебной ошибки, эвтаназии, права эксперимента на себе (врача, медика), медицинское вмешательство без согласия больного, эксперимента на людях, трансплантации органов и тканей, генной инженерии, знахарства, парамедицины и др., которые сегодня обычно относят к биоэтике.
В анналах истории медицины накоплены многочисленные высказывания по главному вопросу медицинской этики и деонтологии - требования высоконравственного, душевного, бережного, милосердного, сочувствующего, конечно, высокопрофессионального, мастерского отношения врача (медика) к больному. Пожалуй, нет ни одного ученого или практика, кто бы не подчеркивал обязательность такого отношения. Из подобных суждений и наказов, назиданий, указаний и советов можно составить целые тома, содержание которых идет от истоков медицины. Облик врача в них предстает морально, душевно и физически чистоплотным, скромным, сдержанным, уверенным, обходительным, другом, советником и наставником страждущего. В древних манускриптах Аюрвед ("Знание жизни", Индия) выдающийся медик древности Сушрута записал: "Врач должен обладать чистым сострадательным сердцем, спокойным темпераментом, правдивым характером, отличаться величайшей уверенностью и целомудрием, постоянным стремлением делать добро. Можно бояться отца, матери, друзей, учителя, но не должно чувствовать страха перед врачом. Последний должен быть добрее, внимательнее к больному, нежели отец, мать, друзья и наставник". 25 веков назад в знаменитом трактате тибетской медицины "Чжуд-ши" сказано: "Основу хорошего врача составляют 6 качеств, по которым он должен быть всецело мудрым, прямодушным, исполненным обетов, искусным во внешних проявлениях, старательным в своей деятельности и мудрым в человеческих науках".
Бесспорно, квинтэссенцией высокогуманных морально-нравственных требований к врачу со времен древности стала всем хорошо известная клятва Гиппократа, как образчик последующих клятв, присяг, профессиональных этических медицинских обещаний и т.п. В разных переводах и интерпретациях ее отдельные элементы звучат по-разному, но суть одинакова. Ее основные положения:
Служить торжеству жизни.
Направлять режим больных к их выгоде сообразно имеющимся силам и разумению.
Соблюдать врачебную тайну.
Непорочно жить и трудиться.
Советоваться с учителями и наставниками, почитать их.
Хранить верность клятве.
Выдержка из оригинального текста в переводе проф. В.П. Руднева: "Я направлю режим больных к их выгоде сообразно моим силам и моим разумениям, воздерживаясь от причинения всякого вреда и несправедливости... В какой бы дом я ни вошел, я войду туда для пользы больного, будучи далек от всего намеренного, неправедного праведного и пагубного... Чисто и непорочно буду я проводить свою жизнь и свое искусство... Что бы при лечении, а также и без лечения я ни увидел или ни услышал касательно жизни людской из того, что не следует когда-либо разглашать, я умолчу о том, считая подобные вещи тайною".
Один из основателей эпидемиологии, знаменитый Данила Самойлович в речи к слушателям госпитальных школ (1782) говорил: те, кто готовится стать врачом, должны быть "милосердными, сочувствующими, услужливыми, любить своего ближнего как самого себя, не быть ни скупым... словом, чтобы стать врачом, надо быть безукоризненным человеком".
Все авторы, кто ярко, образно, искренне, сильно призывают врача быть благородным, умелым, решительным, спокойным и сострадательным, подобным отцу медицины Гиппократу (М.Я. Мудров, И.Е. Дядьковский, Н.И. Пирогов, М.Я. Мухин и др.), подчеркивали одно основополагающее качество в отношениях врача и больного - гуманизм в наиболее полном его выражении. Гуманизм, по словам известного французского хирурга Л. Лериша, берет своим объектом всего человека "в творчестве его ума, в движении его интеллекта, его сердца, его беспокойства, в его надеждах, в его отчаянии. Это течение мысли должно пронизать всю медицину. Это тот гуманизм, который врач должен пробуждать у себя, когда он соприкасается с человеческим горем".
Напомнить о высоких требованиях в духе медицинской этики и деонтологии к врачу в его отношениях с пациентом особенно полезно в настоящее время, когда в условиях перехода на рыночные отношения необходимо пересматривать требования врачебной этики и деонтологии.
Снижение уровня этических и деонтологических требований подтверждается и социологическими исследованиями. Так, лишь 30% студентов VI курса вечернего отделения РГМУ ответили, что они имеют четкое представление о медицинской этике и деонтологии, 35% имеют неопределенное, расплывчатое представление, а 15% не смогли ответить на вопрос, что это такое.
По данным Р.В. Коротких, защитившей в 1990 г. докторскую диссертацию по врачебной этике и медицинской деонтологии, 61% врачей нарушают нравственные нормы взаимоотношений с больными и коллегами, 30% не соблюдают врачебную тайну, постоянно ведут, не считаясь с обстановкой, разговоры о больных, называя их фамилии. Среди причин нравственного характера, вызывающих неудовлетворенность медицинской помощью, 37% опрошенных жаловались на невнимательность врачей, 6% - на грубость. Пациенты очень чутко реагируют на психологический климат в коллективе медицинского учреждения, на взаимоотношения медперсонала, значительная часть пациентов отрицательно оценивает эти отношения. Всего, по данным Р.В. Коротких, 60% населения не удовлетворены взаимоотношениями с врачами и другим медицинским персоналом. Недостаточное внимание к проблемам медицинской этики и деонтологии в учебных заведениях и равнодушное отношение к ним многих старших товарищей в коллективе приводят к трудностям при общении с больными, особенно у начинающих врачей. Выяснилось, что 11% опрошенных врачей испытывают трудности при сборе анамнеза, контактах с больными, 14% -при определении назначений, 52% - при контроле и выполнении назначений. Как справедливо отмечает Р.В. Коротких, это свидетельствует о недостаточной психологической и нравственной подготовке к общению с пациентом, составляющему важнейшее содержание деятельности врача.
Правила медицинской этики и деонтологии в отношениях врача и больного вытекают из многовекового профессионального опыта и общечеловеческих качеств.
Нарушения этих или подобных этических, нравственных правил нередко приводят к ятрогении, самовнушенным болезням, к обострению заболеваний, психическим срывам, депрессии, подчас к трагическим случаям. Общепризнано влияние слова на человека, особенно на больного. Слово лечит, но может и убить. В.М. Бехтерев говорил, что если после разговора, общения с врачом больному не стало лучше, то это плохой врач.
Из других проблем медицинской этики и деонтологии назовем соотношения морально-нравственного и правового, юридического, т.е. вошедшего в законодательство, делающего ряд правил поведения медиков законом.
Нет непреодолимой стены между морально-нравственными, этическими правилами и нормами, которые вырабатываются и регулируются обществом, и юридическими, правовыми, регламентируемыми законами, государством, за нарушение которых виновные подвергаются не только общественному порицанию, но и различным определенным законодательством наказаниям вплоть до лишения свободы и др. Более того, правила и нормы, возникающие и распространяющиеся как этические, морально-нравственные, нередко становятся юридическими, правовыми категориями, закрепленными законодательно.
Наиболее демонстративный пример - требования врачебной тайны. Это правило существовало издревле как одно из важных положений клятвы Гиппократа, входило во все этические кодексы и другие документы о принципах и правилах поведения медиков. Спустя много веков соблюдение врачебной тайны стало включаться в законодательные акты. В 1969 г. Верховный Совет СССР принял закон, вернее, свод законоположений "Основы законодательства Союза ССР и союзных республик о здравоохранении", куда вошло соблюдение врачебной тайны (ст. 16 "Обязанность сохранять врачебную тайну"). Положение о врачебной тайне включено в "Основы законодательства об охране здоровья граждан РФ" (1993). Ст. 61 этого закона гласит: "Информация о факте обращения за медицинской помощью, состоянии здоровья гражданина, диагнозе его заболевания и иные сведения, полученные при его обследовании и лечении, составляют врачебную тайну. Гражданину должна быть подтверждена гарантия конфиденциальности передаваемых им сведений". В законодательство вошли и другие правила, которые считались этическими, морально-нравственными, например, производство хирургических вмешательств без согласия пациента (ст. 34). В законодательство введена ст. 43 о биомедицинских исследованиях с привлечением человека в качестве объекта, т.е. об экспериментах на людях при условии получения письменного согласия гражданина.
Однако, пожалуй, самым ярким примером законодательного закрепления морально-этических установлений стало включение в него так называемой Клятвы врача (ст. 60), которая много веков принималась в качестве морально-нравственного обязательства. Традиция таких обещаний, клятв, присяг была возобновлена в 60-х годах в ряде медицинских институтов СССР при получении диплома. В 1971 г. Указом Президиума Верховного Совета СССР был утвержден текст присяги врача, а в последующем утвержден новый текст клятвы.
Важный морально-нравственный и одновременно юридический, правовой вопрос представляют врачебные ошибки , хотя в Уголовном кодексе врачебные ошибки не упоминались. Однако их
последствия нередко близки к преступным действиям. Под врачебными ошибками обычно понимают последствия заблуждений без элементов халатности, небрежности, недобросовестности, профессионального невежества. Ряд ошибок зависит от несовершенства методов исследования и аппаратуры, нетипичности, необычности клинического случая, т.е. особенностей течения заболевания, которые не знал или не распознал врач, а чаще всего от малого опыта и недостаточной компетентности врача. Ятрогении нередко становятся причинами врачебных ошибок, непрофессионального поведения медика. Для преодоления и предотвращения ошибок необходим самокритичный, открытый анализ их причин и обстоятельств на клинических, клинико-патологоанатомических конференциях, в профессиональной среде. Самокритика, публичное признание своих ошибок - важный критерий морально-нравственных качеств медика; подчас это требует личного мужества.
Особенно строго относился к своим ошибкам Н.И. Пирогов. Известны даже случаи обнародования им своих ошибок. К сожалению, нередки примеры сокрытия ошибок, более того, прикрытия, защиты врачей, совершивших такие ошибки, подчас преступные действия, преследуемые законом. Существует даже особый вид страхования - оплата по искам за ошибки, приведшие к неблагоприятным последствиям для здоровья пациентов, или за необоснованные врачебные (чаще всего хирургические) вмешательства.
В США, например, более 98% врачей застрахованы по поводу врачебных ошибок. Разработаны детальный реестр условий и примеров ошибок и тариф страхового взноса. Наиболее велик взнос для хирургов и особенно для нейрохирургов (от нескольких тысяч до десятков тысяч долларов). Зато выдаются страховые полисы до 300 тыс. долларов, а иногда и до 1 млн. долларов.
Растущая социальная (и экономическая) значимость медицины, не уменьшающееся число врачебных ошибок и других нарушений медицинской этики и деонтологии вплоть до преступлений, высокая ответственность врачей и других представителей нашей профессии перед людьми и обществом, привели к разработке специального вида (раздела) права - медицинского права , включившего юридические аспекты прав и обязанностей медиков. Такое предложение рассматривалось в 1977 г. на IV Международной медико-правовой конференции в Праге. Сегодня медицинское право, 16-е по счету, признано наряду с другими видами права (уголовное, административное, гражданское, трудовое и пр.).
С позиций медицинского права тщательно рассматриваются и морально-этические нормы и установления. Особенно трудна в практическом отношении (исполнении) и сложна и в теоретическом, юридическом плане (т.е. с позиций медицинского права) проблема эвтаназии , т.е. добровольной смерти больного (обычно обреченного) по его просьбе и требованию. В 1952 г. в адрес ООН было направлено обращение более чем с 2,5 тыс. подписей, среди которых были имена известных врачей, ученых, деятелей культуры из США и Великобритании. В обращении говорилось о необходимости дополнить Всеобщую декларацию о правах человека правом неизлечимо больного потребовать для себя легкой смерти. Обращение было отклонено ООН, признавшей его антигуманным. В ответ стали создаваться ассоциации, добивающиеся принятия права на эвтаназию. Одна из таких организаций (Нью-Йорк) составила даже образец завещания больного с просьбой легкой смерти: "Если не будет обоснованной надежды на то, что я смогу выздороветь от физического или психического заболевания, то я завещаю, чтобы мне было дозволено умереть и чтобы не применялись какие-либо искусственные или иные меры, чтобы сохранить мне жизнь".
Естественно, право на добровольную, легкую смерть вызвало и до сих пор вызывает дискуссию ввиду сложного комплекса юридических и морально-нравственных проблем. В ряде штатов США все же был принят закон, разрешающий эвтаназию. Ее осуществление по этому закону требует соблюдения многих формальностей: подписанного больным заявления, заверенного тремя врачами, права отказаться от этой просьбы, исключения использования закона родственниками или медицинским персоналом в меркантильных целях и пр. Хотя такие законы приняты, в прессе практически нет сведения об их применении на практике. Наше законодательство исключает решение об эвтаназии, считая это, как и ООН, противоречащим требованиям гуманности (ст. 45 Законодательства об охране здоровья граждан РФ запрещает эвтаназию).
Не менее спорными и острыми бывают решения о пересадке непарных органов (сердца, печени) от донора, который считается погибшим. Сложность и острота проблемы связаны с определением биологической смерти донора. Законом разрешено изъятие органов или тканей человека для трансплантации (ст. 47) и разработаны национальные и международные критерии смерти, которые сводятся в основном к констатации смерти мозга. Однако эти положения не всегда и не для всех специалистов убедительны. Например, сердце нужно брать как можно раньше, когда оно проявляет признаки функционирования, при убеждении, что мозг уже погиб безвозвратно.
Решение проблем медицинской этики и деонтологии не всегда бесспорно и нередко архисложно. Для практического применения составляются сводки правил поведения медиков, кодексы медицинской этики и деонтологии. Следование этим кодексам считается обязательным для медиков и их корпораций. По существу, уже клятва Гиппократа может считаться сводом правил поведения врача, т.е. своего рода кодексом медицинской этики и деонтологии. Со времени создания ООН и принятия Всеобщей декларации о правах человека (1948) стали более активно и системно разрабатываться международные медицинские этические кодексы. Среди них: "Женевская декларация" (1948), дополненная Всемирной медицинской ассоциацией в 1968 и 1983 гг.; Десять нюрнбергских правил (1947); Хельсинкско-Токийская декларация (1964, 1975), Международный кодекс медицинской этики, принятый в 1949 г. и дополненный в 1968 и 1983 гг.; 12 принципов предоставления медицинской помощи в любой системе здравоохранения, принятые в 1963 г. и дополненные в 1983 г., и ряд последующих дополнений, пересмотров этих и других документов. Своего рода роль координатора таких кодексов взяла на себя Международная (Всемирная) медицинская ассоциация. В Женевской декларации, например, говорится, что врач торжественно обещает "посвятить себя служению гуманности" и клянется "на всю жизнь сохранить благодарность и уважение к своим учителям; исполнять профессиональный долг по совести и с достоинством, здоровье пациента будет первейшим вознаграждением; уважать доверенные секреты даже после смерти пациента; делать все для поддержания чести и благородных традиций медицинского сообщества, коллеги будут мне братьями; не позволять соображениям религиозного, национального, расового, партийно-политического и социального характера встать между мной и моими пациентами".
Важной стороной взаимодействия медицинского работника и пациента является этика и деонтология - учения о нравственных основах поведения человека, в том числе в условиях диагностического и лечебного взаимодействия Кроме того, наиболее важными проблемами считаются проблемы врачебной тайны, эвтаназии, сообщения пациенту истинного диагноза его заболевания, паттернализ-ма, реконструкции личности при психотерапии и другие. Некоторые из перечисленных проблем можно отнести к сфере правового регулирования диагностического и лечебного процесса. Однако традиции, существующие в обществе, нередко приводят к их столкновению. К примеру, необходимость информировать онкологически больного об истинном диагнозе его заболевания, обусловленная правовым принципом, часто приходит в противоречие с точкой зрения врача или сообщества врачей о негуманности данного действа, о необходимости использования для поддержания психологически комфортного состояния пациента принципа «святой лжи».
Квалификация медицинского работника включает в себя такие качества, как уровень знаний и навыков, которыми он обладает, и использование им в профессиональной деятельности нравственных принципов. Ни в какой иной специальности нет такой взаимообусловленности этических и профессиональных качеств человека.
Медицинская этика и деонтология - это совокупность этических норм и принципов поведения медицинского работника при выполнении им своих профессиональных обязанностей. Этика определяет законы морали и нравственности, нарушение которых зачастую не ведет к уголовной или административной ответственности, но приводит к нравственному суду, «суду чести». Этические нормы поведения достаточно динамичны. В первую очередь, они подвержены влиянию общественных факторов и норм общественной морали.
В теоретическом плане задачами медицинской этики становится выявление этической оправданности и обоснованности моральных норм. В области медицинской этики
доминируют две теории морали: деонтологическая и утилитарная. Первая считает основой нравственной жизни долг, выполнение которого связано с внутренним повелением. Следуя долгу, человек отказывается от корыстного интереса и остается верен самому себе (И. Кант). Основным критерием нравственности выступает честность. Вторая теория морали исходит из убеждения о том, что критерием оценки поступков человека является полезность.
Принципы непричинения вреда, благодеяния и справедливости вытекают из клятвы Гиппократа и соответствующим образом нацеливают медицинского работника.
Конкретные этические нормы, применяемые в медицине, включают правдивость, приватность, конфиденциальность, лояльность и компетентность. Этические нормы поведения врача, разработанные еще Гиппократом, в настоящее время все чаще подвергаются критическому анализу.
Сложной этической ситуацией считается информирование больного о диагнозе его болезни (к примеру, в онкологической практике). Проблема информированности больных в вопросе диагноза их онкологического заболевания в отечественной медицине стоит достаточно остро. Как правило, делается попытка разрешить ее на основе не столько медицинских, сколько деонтологических или юридических принципов (А.Я. Иванюшкин, Т.И. Хмелев-ская, Г.В. Малежко). Подразумевается, что знание больным диагноза своего онкологического заболевания помешает адекватному проведению необходимой терапии вследствие возможной и «высоко вероятной» негативной эмоциональной реакции пациента (вплоть до суицидальных попыток). В то же время неопределенность может нести защитные психологические функции (В.Н. Герасименко, А.Ш. Тхостов). С целью утверждения правоты той или иной позиции предпринимались попытки статистических исследований. Однако, неопределенность может нести и защитные функции. «В сущности, сообщение больному диагноза не снимает неопределенности, а переносит ее в другую, еще более важную сферу: в неопределенность прогноза, который в онкологии не может быть окончательным и достаточно определенным» (А.Ш. Тхостов). И в такой ситуации лучше, если больной будет не до конца
знать, что с ним, чем зная это, будет думать о том, сколько ему осталось жить.
1. Развитие этических концепций и учений Этика - одна из древнейших теоретических дисциплин, объектом изучения которой является мораль.
Нравы и обычаи наших отдаленных предков составляли их нравственность, общепринятые нормы поведения. Отношения человека к его роду, семье, к другим людям закреплялись тогда обычаем и имели авторитет, нередко более сильный, чем юридические нормы и законы общества. Под нравственностью принято понимать совокупность принципов или норм поведения людей, регулирующих их отношение друг к другу, а также к обществу, определенному классу, государству, родине, семье и т.д. и поддерживаемых личным убеждением, традицией, воспитанием, силой общественного мнения всего общества.
Наиболее общие и существенные нормы поведения людей относят к моральным принципам. Можно сказать, что нравственность - это совокупность норм поведения.
Нормы поведения, поскольку они проявляются в поступках людей, в их поведении, создают то, что называется моральным отношением людей.
Задача этики состоит не только в том, чтобы разработать нравственный кодекс, но также выяснить вопрос о происхождении нравственности, о природе нравственных понятий и суждений, о критерии нравственности, о возможности или невозможности свободного выбора поступков, ответственности за них и т.д. Этика теснейшим образом связана с практическими задачами жизни людей.
Платон (427-377 гг. до н.э.) выдвинул этическую систему безусловно вечного блага «идеи добра», находящегося вне человеческого сознания в мире вечносущих идей. Моральные качества добродетели Платон распределял по сословиям, определяя умеренность и покорность низшему сословию, в то время как господствующие наделялись мудростью, храбростью, благородными чувствами.
На протяжении веков мораль выводили из внеистори-ческого начала - Бога, природы человека или неких «космических законов» (натурализм, теологическая эти
ка). Также из априорного принципа или саморазвивающейся абсолютной идеи (Кант, Гегель).
В XVIII в. Кант утверждает, что нравственные понятия имеют своим источником абсолютный человеческий разум. Определяемая разумом, независимая от обстоятельств воля (у Канта она получает название «добрая воля») способна действовать согласно всеобщему нравственному закону, отвергающему возможность лжи.
В XVIII в. материализм становится идеей французской буржуазии, боровшейся против феодального строя, его учреждений и идеологии. Такие представители французского материализма XVIII века, как Гольбах, Гельвеций, Дидро требовали сочетания личного интереса с общественным путем создания разумных законов и воспитания, с помощью которых можно ввести такие общественные порядки, при которых личный интерес человека будет направляться к действиям на общее благо.
Определенное место в истории развития этической мысли занимает этика Л. Фейербаха (1804-1872). Он решительно выступил против теологического обоснования морали. Нравственное воспитание, по мнению Фейербаха, состоит в том, чтобы привить каждому сознание своих обязанностей по отношению к другим. Однако многие другие мыслители наоборот обосновывали именно теологический принцип обоснования морали.
Из отечественных мыслителей особенно близко подошли к научному пониманию вопросов морали такие русские философы, как, например, Н.Г. Чернышевский, Н.А. Добролюбов. Вопрос об улучшении нравов они связывали с коренными социальными перестройками.
Кризис способов выведения морали в 20 в. нашел выражение в тезисе о невозможности теоретического обоснования моральных идей, а также в расколе на два направления - иррационализм и формализм.
Этика возникла в период становления государств, выделяясь из стихийно-обыденного сознания общества как одна из основных частей философии, как «практическая» наука о том, как должно поступать, в отличие от чисто теоретического знания о сущем. В дальнейшем в самой этике происходит разделение на теоретическую и практическую области, философскую и нормативную этику.
Учение о нравственности - этике - продолжает развиваться на всем протяжении истории человечества. В последние столетия, в связи с растущей дифференциацией различных профессий, возникла необходимость вычленения специальных разделов этики.
2. Развитие и формирование медицинской этики Концепции медицинской этики, дошедшие до нас из глубин веков, зафиксированы в древнеиндийской книге «Аюрведа» («Знание жизни», «Наука жизни»), в которой наряду с рассмотрением проблем добра и справедливости высказываются наставления врачу быть сострадательным, доброжелательным, справедливым, терпеливым, спокойным и никогда не терять самообладания. Большое развитие медицинская этика получила в Древней Греции и ярко представлена в клятве Гиппократа. Медицинская этика прогрессивных врачей древности была направлена против стяжателей, шарлатанов, вымогателей, стремящихся нажиться за счет больного человека.
Клятва Гиппократа оказала большое влияние на развитие медицинской этики в целом. Впоследствии студенты, оканчивающие медицинские учебные заведения, подписывали «факультетское обещание», в основу которого были положены нравственные заповеди Гиппократа.
Характерной особенностью развития медицинской этики является скрупулезная детализация норм поведения медицинских работников. Например, в Восточно-Гали-цинском деонтологическом кодексе, утвержденном в конце XIX в., предусматриваются такие пункты, в которых уточняется, как делить гонорар при приглашении к больному второго врача, сколько ждать опоздавшего на консилиум коллегу и др.
В данное время медицинская этика постепенно вырождается в корпорации медицинских обществ, в центре внимания которых стоят интересы частнопрактикующих медицинских работников. Еще до революции профессионально-корпоративные организации медицинских работников активно действовали и во многих губерниях России в XIX - начале XX вв. и имели свои кодексы.
Многие выдающиеся отечественные медики оказали большое влияние на развитие медицинской этики в нашем отечестве.
М.Я. Мудров считал, что нужно воспитывать медицинских работников в духе гуманизма, честности и бескорыстия. Он писал, что приобретение врачебной профессии должно быть делом не случая, а призвания. Вопросы медицинской этики получили дальнейшее развитие в трудах Н.И. Пирогова, СП. Боткина, И.П. Павлова и многих других ученых.
Развитие революционно-демократических идей в России в начале XX в. нашло отражение и в вопросах медицинской этики. Это касалось понимания врачебного долга. Врач - общественный деятель, по словам В.В. Вересаева, должен не только указывать, он должен бороться и искать пути, как провести свои указания в жизнь.
В годы Советской власти также встали нравственные проблемы в медицине. Большинство этих кадров нужно было подготовить из числа детей рабочих и крестьян. Поэтому вопросы медицинской этики нужно было решать по-новому.
Большой вклад в развитие отечественной медицинской этики внесли такие выдающиеся организаторы здравоохранения и крупные ученые, как Н.А. Семашко, З.П. Соловьев, В.Я. Данилевский, В.И. Воячек, В.П. Осипов, Н.И. Петров, П.Б. Ганнушкин, В.Н. Мясищев, Р.А. Лурия, А.Ф. Билибин, И.А. Кассирский, Б.Е. Вот-чал, М.С. Лебединский, В.Е. Рожнов и др.
Основными задачами медицинской этики являются: добросовестный труд на благо общества и больного человека, готовность всегда и при всех условиях оказать медицинскую помощь, внимательное и заботливое отношение к больному человеку, следование во всех своих действиях общечеловеческим принципам морали, сознание высокого призвания медицинского работника, сохранение и приумножение благородных традиций своей высокогуманной профессии.
Организаторы советского здравоохранения -- Н.А. Семашко и З.П. Соловьев - утверждали, что медицинский работник не только представитель определенной профессии, но, прежде всего, гражданин общества.
Формированию принципов медицинской морали в нашей стране также способствовали труды выдающихся деятелей отечественной медицины (М.Я. Мудров, В.А. Ма-насеин, С.Г. Забелин, Н.И. Пирогов, С.С. Корсаков, СП. Боткин, В.М. Бехтерев и др.). Эти принципы заключаются в высокой гуманности, сострадательности, доброжелательности, самообладании, бескорыстии, трудолюбии, учтивости.
К числу базисных принципов медицинской этики относятся принципы: а) автономии, б) непричинения вреда, в) благодеяния, г) справедливости. Под автономией понимается форма личной свободы, при которой индивид совершает поступки в соответствии со свободно выбранным им решением. Семь основных аспектов автономии: уважение личности пациента; оказание пациенту психологической поддержки в затруднительных ситуациях; предоставление ему необходимой информации о состоянии здоровья, предлагаемых медицинских мерах; возможность выбора из альтернативных вариантов, самостоятельность пациента в принятии решений; возможность осуществления контроля за ходом исследования и лечения со стороны пациента; вовлеченность пациента в процесс оказания ему медицинской помощи.
3. Этика поведения медицинских работников При рассмотрении проблемы этики поведения медицинских работников необходимо выделить основные и общие вопросы, которые следует соблюдать независимо от того, где работает медицинский работник, и частные, применительно к специфическим условиям поликлиники, диспансера или больницы.
В общих вопросах условно можно выделить два основных:
Соблюдение правил внутренней культуры.
То есть - правил отношения к труду, соблюдения дисциплины, бережного отношения к общественному достоянию, дружелюбия и чувства коллегиальности:
Соблюдение правил внешней культуры поведения.
Правил благопристойности, приличия, хорошего тона и соответствующего внешнего вида (внешняя опрятность, необходимость следить за чистотой своего тела, одежды,
обуви, отсутствие излишних украшений и косметики, медицинская форма).
Все это можно назвать медицинским этикетом.
К правилам внешней культуры относится также форма приветствия и умение держать себя среди коллег и больных, умение вести беседу соответственно обстановке и условиям и т.д.
Правила этикета выработаны многовековой историей медицины. Эти требования внешнего поведения медицинского работника касаются всех членов медицинского коллектива. К сожалению, среди медицинских работников, особенно молодых, наблюдается пренебрежение к внешнему виду.
Одним из требований внешней культуры поведения является требование взаимной вежливости. Прежде всего, это касается необходимости приветствовать друг друга, не проявляя при этом фамильярности.
Очень важно быть сдержанным и тактичным, владеть собой и считаться с желаниями других людей. Беседуя с коллегой, в особенности со старшими коллегами, надо уметь слушать собеседника, не мешая высказать ему то, что он думает, а затем, если в этом имеется надобность, спокойно возразить, но без грубости и личных выпадов, ибо это не способствует выяснению вопросов, а свидетельствует о бестактности и несдержанности. Нетактичен и неуместен громкий разговор в медицинских учреждениях, не говоря уже о попытке выяснения личных отношений.
Сдержанность и чувство такта также необходимы в отношениях с коллегами, удрученными личными переживаниями. Бестактно спрашивать у них о причинах плохого настроения, так сказать - «лезть в душу». Умение дорожить своим и чужим временем является внешним проявлением внутренней собранности и дисциплинированности человека.
Внешняя культура поведения, по словам А.С. Макаренко, не только полезна для каждого коллектива, но и украшает его.
Сплоченность, дружеское взаимопонимание, нормальные отношения всех членов коллектива друг с другом, соблюдение известной субординации, уважение труда каждого человека, дух честной откровенной критики созда
ют определенный «психологический климат», благоприятно влияют на качество работы.
Интриги разлагают коллектив, который в этих условиях распадается на враждующие группы. Эти настроения нередко становятся известны и больным. Коллектив в таких случаях становится трудноуправляемым. Подобные действия противоречат этике медицинского работника.
Этика взаимоотношений в условиях внебольничных лечебных учреждений.
Условия работы во внебольничных лечебных учреждениях и стационарах имеют свои особенности и в определенной степени влияют на характер взаимоотношений медицинских работников между собой.
В поликлинике или диспансере основное участковое звено (врач, медицинская сестра) осуществляет постоянную медицинскую помощь населению прикрепленного участка. Между участковым врачом и участковой сестрой должны быть добрые взаимоотношения, основанные на взаимном уважении друг к другу, взаимопонимании на базе субординации и четкого выполнения своих профессиональных обязанностей. Когда это звено работает слаженно, то и качественные показатели их работы высокие. При плрхих взаимоотношениях усложняется работа в коллективе. Свидетелем этих отношений может стать больной, что недопустимо.
Поликлиника - крупное медицинское учреждение, обслуживающее большие районы города, сельской местности. Несколько участков объединяются в специализированные отделения (хирургическое, терапевтическое, неврологическое и др.), в результате формируются коллективы отделений. Кроме того, в штатах поликлиник имеются узкие специалисты-консультанты (уролог, офтальмолог, дерматовенеролог, отоларинголог и др.). В целом в штате поликлиники, с учетом всех служб и подразделений, оказывается довольно много медицинских работников. При этом в каждом звене, отделении, подразделении могут сложиться самые различные взаимоотношения.
Основная задача руководства и профсоюзной организации - добиться, чтобы коллектив был дружным, сплоченным, ориентированным на выполнение единой
задачи - охрану здоровья населения. Эта работа осложняется тем, что медицинских работников поликлинического учреждения трудно собрать вместе, так как половина их работает в разные смены. Кроме того, значительная часть времени участкового медицинского работника проходит вне поликлиники (диспансера) на прикрепленном участке.
Руководителям вновь организованных поликлиник и отделений не всегда в связи с указанной выше спецификой удается добиться хороших взаимоотношений между медицинскими работниками всех звеньев. Для этого нуле но время. В процессе длительной работы, как правило вырабатываются, внедряются и обновляются лучшие образцы работы. Задача поликлинической службы состоит в том, чтобы каждый житель участка знал своего участкового зрача и медицинскую сестру и доверял им. Больной очень тонко чувствует характер взаимоотношений между врачом и медицинской сестрой и живо на них реагирует. Хорошие взаимоотношения укрепляют зеру пациентов участка в них, их способность своевременно оказать необходимую квалифицированную помощь и вместе с тем укрепляют авторитет отделения и поликлиники* Добрая молва быстро распространяется среди населения участка, и больные с любовью и благодарностью относятся к своим врачевателям. Однако, частые ошибки и огрехи в работе, невыполнение обещаний, опоздания на вызов, наносят моральный ущерб больным,
Бывают случаи грубости во взаимоотношениях участковых медицинских работников, безответственное отношение к своему делу, недисциплинированность. В некоторых случаях грубость и нетактичность может быть мотивирована неправильным поведением медицинского работника, однако во всех случаях необходимо соблюдать этику отношений.
Пациент не должен видеть каких-либо осложнений в их взаимоотношениях. Например, неприятные переживания могут возникнуть у больного в тех случаях, когда медицинская сестра допустила ошибку при выписывании направления на лабораторное исследование, неправильно указала часы повторного приема, время явки на консультацию и т.д.
Взаимопомощь необходима и внутри специализированных отделений. Болезнь или невыход на работу по каким-нибудь другим объективным причинам медицинского работника участкового звена требует немедленной его замены. Если такой возможности нет, то приходится выполнять работу значительно большего объема. Это не всегда совпадает с личными интересами медицинского работника, может вызвать недовольство, а иногда даже обострить взаимоотношения. Особенную остроту эти вопросы приобретают во время сезонных гриппозных эпидемий, когда рабочий день каждого медицинского работника значительно уплотняется, и всякие дополнительные нагрузки требуют повышенного напряжения сил. Кроме того, сам характер участковой работы - многочисленные контакты с большим числом больных и их родственниками - требует немалого нервно-психического и физического напряжения.
Роль в укреплении сплоченности коллектива медицинских сестер играет старшая медицинская сестра отделения, От ее умения установить должный контакт с участковыми сестрами, завоевать у них авторитет зависит очень многое. Хорошее знание характерологических особенностей, семейно-бытовых условий участковых сестер и других факторов дает ей возможность во всех сложных ситуациях найти правильное решение. Отношение старших по должности к младшим должно быть тактичным, основанным на уважении к труду и личности подчиненного, От опыта, авторитета, морально-нравственных и общечеловеческих качеств личности старшей медицинской сестры поликлиники, диспансера во многом зависит уровень производственных отношений между средними медицинскими работниками и санитарками в учреждениях в целом.
Трудности участковой работы способствуют определенной текучести кадров. Однако в учреждениях, где царят добрые товарищеские отношения между сотрудниками, где сложились хорошие традиции, коллектив отличается стабильностью.
Этика взаимоотношений в условиях стационара.
Условия работы в больнице, в отличие от поликлиники диспансера, более стабильны. В каждом отделении всегда находится определенное число больных с определенными сроками лечения. Если у участкового медицинско
го работника ежедневно меняется состав больных и период взаимоотношений между ними довольно короткий, то в стационаре контакт медицинских работников с больным постоянный, многодневный, а иногда и многомесячный. Это обязывает к тому, чтобы и отношения между персоналом отвечали этико-деонтологическим требованиям, и внешняя и внутренняя культура поведения была на высоком уровне.
Поговорка «и стены лечат» будет справедлива, если в лечебном учреждении имеет место соответствующий уровень взаимоотношений между медицинским персоналом, высокая дисциплинированность, культура и качество обслуживания.
Каждый дефект в поведении персонала в отделении легко попадает в поле зрения сразу нескольких десятков пациентов и становится предметом их обсуждения, подрывает авторитет как медицинского работника, допустившего это нарушение, так и целого коллектива.
Высокая этика взаимоотношений во всех звеньях медицинской структуры отделения: санитарка, постовая сестра, процедурная сестра, сестра-хозяйка, старшая сестра, ординаторы, заведующий отделением при четком выполнении ими своих профессиональных обязанностей благоприятно влияет на лечебный процесс.
Однако, нередко бывают случаи, когда санитарка грубо отвечает больному, долго не реагирует на его просьбу помочь ему, а медицинская сестра как бы не замечает этих фактов, не хочет портить с няней взаимоотношений. Замечание младшему по должности необходимо сделать тактично, необходимо объяснить, что помощь больному - это долг медицинского работника. Конечно, не следует это делать демонстративно при больном, а попросить няню зайти в процедурный или другой кабинет и поговорить с ней. Медицинская сестра иногда допускает фамильярное обращение к больному на «ты», делает замечания, когда он замешкался при раздаче лекарств или приеме какой-нибудь процедуры. Мимо этих фактов нельзя проходить, так как дурной пример заразителен, особенно для молодых работников.
При рассмотрении проблемы этики взаимоотношений медицинских работников между собой возникает вопрос,
влияют ли на нее специфические условия выполняемой ими профессиональной работы? Отличается ли этика взаимоотношений медицинских сестер, работающих в кардиологических отделениях и в педиатрических стационарах? Принципы отношений между ними похожи, но имеются некоторые особенности, зависящие от условий работы и клинических различий дисциплин.
Рассмотреть конкретно эти особенности можно только комплексно в плане частной медицинской этики и деонтологии.
Средний медицинский работник, который постоянно находится среди больных, непосредственно общается с ними и на которого ложится основная нагрузка по уходу за больными, должен всегда учитывать психические особенности, чувства, переживания и суждения своих пациентов и их психосоматическое состояние.
Болезни различного клинического профиля (хирургические, терапевтические, онкологические, акушерско-ги-некологические, фтизиатрические и т.д.) вызывают свойственные только им опасения и переживания, так как каждый болезненный процесс имеет свою специфику течения и исход. Кроме того, каждый больной имеет свои индивидуальные психологические особенности. Для лучшего понимания состояния больного и характера его переживаний медицинскому работнику необходимо также знать социальное, семейное и должностное положение больного.
Например, многие больные, поступающие в онкологический стационар, постоянно испытывают мучительные переживания: злокачественная или доброкачественная у них опухоль? Естественно, они постоянно пытаются выяснить это у врача или медицинской сестры. Во время беседы они напряженно следят за мимикой сестры, за тоном ее голоса, характером ответа. Больные прислушиваются к беседам врача и медицинской сестры, медицинских сестер между собой, пытаясь в их разговоре уловить сведения о своем состоянии. Психика больных с онкологическими заболеваниями очень ранима, поэтому нарушение этики взаимоотношений между медицинскими работниками они воспринимают особенно остро.
Небходимо отметить, что больные очень подвержены ятрогениям. Довольно остро это проявляется у онколо
гических больных в состоянии тяжелой интоксикации, когда они предчувствуют приближающийся исход болезни. В таких случаях громкий разговор медицинских сестер, тем более громкий смех неуместны, это быстро выводит больных из состояния равновесия.
Лечебный процесс - это не только лекарственное воздействие, но и в не меньшей степени психотерапия, проявляющаяся в специфике взаимоотношений между больным и медицинским работником.
Этическая сторона воздействия оказывает большое влияние на больного.
Большое значение при общении среднего медицинского работника с пациентом имеет чуткость, т.е» внимательное выслушивание его и стремление понять его переяш-вания. Это способствует поднятию настроения, отвлечению от мрачных мыслей о возможном неблагоприятном исходе заболевания, успокоению больного. Важно ободрить больного участливым словом, разубедить в необоснованности его опасений.
В каждой клинике имеется своя специфика этико-де-онтологических требований. В соответствии с этим как врачебный, так и средний медицинский персонал должен не только соблюдать сложившиеся в медицинском учреждении этико-деонтологические традиции, но и укреплять их наряду с повышением своего профессионального и культурного уровня.
При беседе с больным стоит вспомнить слова М.Я. Муд-рова о том, что во время исследования больной сам исследует медицинского работника.
Беседа с больным может дать определенное представление об его культурном уровне, интеллекте, образованности, личных особенностях, доминирующих переживаниях.
Эти знания могут помочь установить контакт и найти индивидуальный подход к больному. При этом медицинская сестра должна быть терпеливой к назойливым высказываниям и расспросам больного и уделить ему достаточно времени на беседу. Поверхностный расспрос, непродуманные ответы, фамильярность при обращении обижают больного, снижают авторитет медицинского работника. При беседе больной нередко насторожен и тре
вожен, поэтому медицинский работник должен контролировать свои высказывания и учитывать впечатление, которое они оказывают на больного.
Болезненно измененная психика некоторых больных при появлении у них каких-либо неприятных ощущений со стороны внутренних органов или отрицательных переживаний, навеянных внешними факторами, вызывает угнетенное и подавленное настроение, мрачные суждения о своем заболевании. Врачебный и средний медицинский персонал должен стремиться поднять настроение, вселить в больного уверенность в благоприятный исход. Все контактирующие с больным лица должны вести себя адекватно разработанной врачом «легенде» относительно его заболевания и не возбуждать у больного своим поведением и словами догадок о тяжести его состояния.
К важным вопросам медицинской этики относится этика взаимоотношений медицинского работника с родными и близкими больного.
Основными вопросами сбора анамнеза жизни, настоящего заболевания и динамики состояния в процессе лечения занимается врач, но в дни передач и посещений немалая нагрузка приходится на среднего медицинского работника. В такие дни родственники обращаются к медицинским сестрам с вопросами о состоянии больного, интересуются его сном, аппетитом, настроением и многим другим. При рабочем дне, насыщенном выполнением производственных обязанностей, медицинским сестрам мало остается времени па контакт с многочисленными родственниками и близкими больных, поэтому их назойливые вопросы могут раздражать, вызывать недовольство, желание быстрее от них избавиться, избежать контакта с ними. В этих случаях мысленно нужно поставить себя на место этих людей,
Бестактное поведение медицинского работника может привести к появлению обоснованных жалоб в адрес руководства отделения или больницы и к мнению, что культура и качество обслуживания в данном отделении или больнице находятся на невысоком уровне, и вызвать желание перевести близкого человека в другую больницу.
Мнение родственников передается больному, вызывает у него негативное отношение и недоверие к персоналу
и отрицательно сказывается на его нервно-психическом и соматическом состоянии.
Беседа медицинской сестры с родственниками не должна также выходить за рамки ее компетенции. Сестра не должна рассказывать родственникам больного о симптомах и возможном прогнозе заболевания. При беседе родственников с больным они могут передать ему содержание беседы с медицинской сестрой, что-то неправильно истолковать, дополнить своими предположениями. Вследствие этого больной может быть неправильно информирован о своем заболевании и обеспокоен его исходом. У него возникает предположение о наличии тяжелого, возможно, неизлечимого заболевания. Это может привести к ятрогении, в последующем требующей длительной психотерапии.
Общение среднего медицинского персонала с родными и близкими больного требует определенного такта. Если медицинская сестра в момент обращения родственника не может уделить ему внимание, она должна вежливо извиниться и объяснить, что в данное время у нее срочная работа, и попросить, если возможно, немного подождать. При этом недопустимо, чтобы родственники ждали часами беседы с медицинскими работниками. В тех случаях, когда производственная ситуация складывается так, что беседа может состояться только через час или более, целесообразно точно прийти к этому времени или назначить другой день для встречи. В процессе беседы нужно отвечать коротко и четко, продумывая каждый ответ. Если вопрос выходит за рамки компетенции, в частности, о характере заболевания, возможном исходе, ведущей симптоматике, медицинская сестра должна сослаться на неосведомленность и предложить обратиться за разъяснением к врачу.
Правильная тактика общения среднего медицинского персонала с родными и близкими больного создает должное психологическое равновесие в таком важном звене лечебного процесса, как больной - родственник - медицинский персонал.
4. Медицинская деонтология Впервые термин деонтология предложил английский философ Вентам. Данный термин происходит от слов: «деон» - долг, необходимость и «логос» - учение.
Деонтология - наука о долге, о моральных обязательствах, профессиональной этике.
Значение деонтологии особенно важно в тех разделах профессиональной деятельности, которые широко используют формы сложных межличностных взаимовлияний и ответственных взаимодействий. К ним следует отнести современную медицину, внутри которой большую роль играют различные формы психологического влияния медицинских работников на больного.
Не случайно выделение такого самостоятельного раздела, как медицинская деонтология в рамках медицинской психологии, которая раскрывает особенности долга медицинских работников перед больными. А также особенности моральной обязанности медицинских работников перед обществом за охрану здоровья населения и за наиболее совершенные действия, направленные на эффективное лечение больного человека.
Термин «деонтология» был введен в обиход в начале XIX в. для обозначения науки о профессиональном поведении человека. Понятие «деонтология» в равной мере применимо к любой сфере профессиональной деятельности - медицинской, инженерной, юридической, агрономической и т.д.
Медицинская деонтология - наука о профессиональном поведении медицинского работника.
Задолго до введения этого термина основные принципы, регламентирующие правила поведения врача и медицинского работника, содержались в письменных источниках, дошедших из древности. Например, в индийском своде законов Ману «Веды» перечислены правила поведения врача. В античные века огромное влияние на развитие принципов поведения медицинского работника оказала знаменитая «Клятва» основоположника научной медицины Гиппократа. Любопытно отметить, что за всю историю развития медицины только в 1967 г. на II Всемирном деонтологическом конгрессе в Париже было сделано первое и единственное дополнение к клятве Гиппократа: «Клянусь обучаться всю жизнь».
На формирование отечественной медицинской деонтологии большое влияние оказали материалистические взгляды А.И. Герцена, Н.Г. Чернышевского, Н.А. Доб
ролюбова, Д.И. Писарева и др. В условиях Российской Империи земские врачи, располагая крайне ограниченными возможностями, создали уникальную в истории медицины систему оказания медицинской помощи неимущим слоям населения. Они заложили новые традиции в отношениях с больными, составившие славу русской медицине. Земская медицина выдвинула большое число беспредельно преданных своему делу врачей, фельдшеров и медицинских сестер.
Необходимо подчеркнуть, что вплоть до конца XIX в. все то, что теперь составляет предмет медицинской деонтологии, именовалось врачебной этикой. Труды отечественных ученых-медиков М.Я. Мудрова, Н.И. Пирогова, СП. Боткина, СС. Корсакова, В.М. Бехтерева, К.И. Платонова, Р.А. Лурия, Н.И. Петрова и др. заложили теоретические основы деонтологических принципов.
Основными задачами медицинской деонтологии являются: изучение принципов поведения медицинского персонала, направленных на максимальное повышение эффективности лечения; исключение неблагоприятных факторов в медицинской деятельности; изучение системы взаимоотношений, которые устанавливаются между медицинским персоналом и больным; устранение вредных последствий неполноценной медицинской работы (Н.И. Петров).
Одной из основных проблем медицинской деонтологии, так же как и медицинской этики, является долг. Однако понятие долга в морально-нравственном отношении не совсем идентично. Медицинская деонтология определяет должное в поведении не в плане морального или правового общественного долга, а в аспекте должностных обязанностей медицинского работника. Важно отметить, что медицинская деонтология имеет отношение и к работникам немедицинских профессий рабочих, служащих и др. Они должны вести себя соответственно требованиям медицинского учреждения.
Медицинская деонтология разрабатывает правила должностного поведения, которые затем оформляются в соответствующих инструкциях. В отличие от моральных правил деонтологические нормативы определяются инструкциями и административными приказами.
Как особое учение в научной и практической медицине деонтология подразделяется на общую, изучающую общие медико-деонтологические принципы, и частную, изучающую деонтологические проблемы в разрезе отдельных медицинских специальностей (Г.В. Морозов).
Элементы деонтологии в деятельности среднего медицинского работника.
Ведущая роль в утверждении деонтологических принципов принадлежит врачу, который проводит полное обследование больного, ставит диагноз, назначает лечение, следит за динамикой болезненного процесса и др. При проведении этих мероприятий в жизнь от среднего медицинского работника требуется служебная и профессиональная дисциплина, четкое выполнение всех распоряжений врача. Качественное и своевременное выполнение назначений или указаний врача (внутривенное вливание, инъекция, измерение температуры, выдача лекарств, банки и др.) - один из основных деонтологических элементов деятельности среднего медицинского работника. Однако выполнение этих обязанностей должно осуществляться не формально, а по внутреннему побуждению, чувству долга, стремлению бескорыстно делать все необходимое, чтобы облегчить страдание больного человека. Это требует постоянного самосовершенствования, пополнения профессиональных знаний и мастерства.
При общении с больным медицинская сестра, помимо соблюдения этических норм, должна обладать высоким чувством профессиональной выдержки и самообладания. Медицинская сестра должна создавать обстановку доверия между врачом и больным, способствовать повышению авторитета врача и медицинского учреждения, строго соблюдать врачебную тайну.
Медицинская сестра и больной.
Работа медицинской сестры связана не только с большой физической нагрузкой, но и с большим эмоциональным напряжением, которое возникает при общении с больными людьми, с их повышенной раздражительностью, болезненной требовательностью, обидчивостью и др. Очень важно умение найти быстрый контакт с больным человеком. Сестра постоянно находится среди больных, поэтому ее четкие действия и профессиональное выполнение
предписаний врача, ее эмоциональное, теплое отношение к больному оказывают на него психотерапевтическое воздействие. Большое значение имеют словесная форма, эмоциональная окраска и тон речи. В ласковом и вежливом обращении, доброй улыбке выражается заботливость и внимание сестры к своим больным. Однако, внимание и теплота со стороны сестры никогда не должны носить интимного характера, не должны побуждать больных преодолеть дистанцию между ними и сестрой. О возможности этого медицинская сестра никогда не должна забывать и соответственно регламентировать свои поступки и наблюдать за поведением больного.
Медицинский работник, в частности, медицинская сестра, должен строго хранить врачебную тайну. Под врачебной тайной понимают следующее: 1) сведения о больном, полученные медицинским работником от больного или в процессе лечения и не подлежащие разглашению в обществе, 2) сведения о больном, которые медицинский работник не должен сообщать больному (неблагоприятный исход болезни, диагноз, наносящий психологический ущерб больному, и т.д.).
«Умелому и доброжелательному объяснению верят, им утешаются и с ним легче умирают не только так называемые непосвященные люди, но и хирурги с огромным именем, когда они заболевают и превращаются в подавленных болезнью пациентов... Нередко можно с успехом сослаться на действительно существующую неясность диагноза и оставить, таким образом, в утешение больному то сомнение, которое он может использовать в свою пользу» (Н.И. Петров).
Нельзя разглашать сведения не только о характере и возможном исходе заболевания больных, но и сведения об их интимной жизни, так как это может причинить им дополнительные страдания и подорвать доверие к медицинским работникам.
Большое значение в общении врача и сестры с больным играет вера в выздоровление, уверенность, что его правильно лечат и своевременно окажут необходимую помощь при ухудшении состояния. Неудовлетворение просьб, опоздание сестры на вызов больного, небрежное выполнение назначенных врачом процедур, админист
ративно-холодный тон вызывают у больного тревогу за свое состояние и желание пожаловаться или просить консилиума.
Сестра не должна рассказывать о том, что случилось в соседнем отделении, распространять вести о тяжелобольных, так как это может обострить ипохондричность, усилить страх и беспокойство больных за свое здоровье. Фамильярность, резкий тон в разговоре очень мешают созданию нормальных отношений и контакта между сестрой и больными.
При установлении контакта сестре следует постараться понять больного. Большое значение имеет способность медицинской сестры к сочувствию и состраданию. Сочувственный отклик на жалобы больного, стремление по возможности облегчить его болезненные переживания порой оказывают не меньшее лечебное действие, чем назначение медикаментозных средств, и вызывает горячую благодарность со стороны пациентов. При этом иногда важно просто выслушать больного, но не формально, а с элементами эмоционального участия, соответственно реагируя на услышанное.
Умение выслушивать является одним из важных свойств искусства медицинского работника.
Однако, это дается не сразу, а вырабатывается многолетним опытом. В процессе выслушивания медицинский работник получает для себя самую необходимую информацию о больном. Во время беседы больной успокаивается, снимается его внутренняя напряженность.
Коллектив лечебного учреждения и больной. Коллектив лечебного учреждения, в котором имеются единство стиля работы, слаженность, добрые взаимоотношения членов коллектива между собой и высокие профессиональные знания, отличается и высоким уровнем лечебной помощи.
Задачами работы старшей сестры является контроль за деятельностью сестер и санитарок по уходу за больными, а также работа с сестрами и с самими больными. Старшая сестра должна замечать недостатки в работе отделения, любую напряженность в отношениях между сестрами и больными и стремиться принять своевременные меры к их устранению, оценивать индивидуальные
запросы больных, следить за качеством ухода за тяжелобольными и оказывать помощь при решении сложных вопросов, возникающих у сестер и больных.
Профессиональные обязанности, место деятельности медицинских сестер довольно четко определены, поэтому важно, чтобы в стиле их работы не было противоречий. Основными требованиями должны быть порядок в больничных палатах и организованность при выполнении распорядка дня.
Медицинская сестра, находясь постоянно среди больных и наблюдая за их поведением, видит их индивидуальные психологические особенности, характер взаимоотношений с соседями, реакцию на свою болезнь и болезни других. Она должна подсказать врачу, в какой палате и с кем больного лучше разместить, поведать ему о психологических особенностях, поведении и высказываниях своих подопечных.
В ходе работы может возникнуть множество таких ситуаций, в которых особую роль играет правильное поведение сестер. Например, часто больные обращаются к сестрам с различными просьбами. Их необходимо внимательно выслушать и если они не противоречат интересам больного, отвечают требованиям врача и местным порядкам, то их целесообразно удовлетворять. Если же сестра не может сама решить вопрос, то нужно извиниться и ответить позже, после консультации со старшей сестрой или врачом. Если же сестра не может выполнить желание и просьбу больного, то она должна найти правильную и вежливую форму отказа. Сестра не должна вступать в споры с больными, ибо они неуместны в стенах лечебного учреждения, и не следует допускать возможности их появления. Не следует также обращаться к больным с просьбами, поручениями.
Здоровая психологическая атмосфера лечебного учреждения создается в тех случаях, когда хороший стиль работы сочетается с доброжелательными отношениями между медицинскими работниками. Это оказывает благоприятное влияние на больных и способствует высокой эффективности лечения.
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Подобные документы
Совокупность нравственных норм профессиональной деятельности медицинских работников. Исследование целей деонтологии, сохранения нравственности и борьбы со стрессовыми факторами в медицине. Содержание кодекса врачебной этики. Особенности морали врача.
презентация , добавлен 11.02.2014
Научный и практический аспект медицинской этики. Нормы и принципы поведения медицинских работников при выполнении своих профессиональных обязанностей. "Канон врачебной науки". Нюрнбергский процесс 1947 года. Главные вопросы медицинской деонтологии.
презентация , добавлен 27.10.2015
Общение с пациентом в медицинской сфере. Значение способности практикующих врачей эффективно общаться с пациентами для качества врачебной помощи. Коммуникативная сторона профессионального общения врача с пациентом. Влияние врача на самосознание больного.
реферат , добавлен 19.05.2009
Учение о проблемах морали и нравственности. Правила и нормы взаимодействия врача с коллегами и пациентом. Современные правила этики и деонтологии. Соблюдение строгой дисциплины при работе в отделении или в стационаре. Сохранение врачебной тайны.
презентация , добавлен 18.02.2017
Врач и общество, врачебная деонтология. Принципы врачевания, которые необходимы для повышения индивидуальной и общественной эффективности и полезности лечения. Принципы поведения, взаимоотношений и действий врача по отношению к больному и его окружению.
курсовая работа , добавлен 17.10.2009
Определения, основные причины формирования деонтологии и медицинской этики. Главные различия медицинской деонтологии и медицинской этики. Исторические и современные модели моральной медицины. Процесс трансформации традиционной и биологической этики.
презентация , добавлен 21.01.2015
Общие положения медицинской этики, изложенные XXIV века тому назад Гиппократом в "Клятве". Обязанности врачей, изложенные в Международном кодексе медицинской этики, в частности и в отношении к больному человеку. Главные задачи хирургической деонтологии.
презентация , добавлен 03.03.2014
Общие принципы и нормы медицинской этики и деонтологии в сестринском деле. Этический кодекс медицинской сестры России. Комплексное исследование вопросов этики и деонтологии при сестринском уходе за пациентами на примере нейрохирургического отделения.
дипломная работа , добавлен 14.11.2017
Профессия врача и в древние времена, и сегодня является одной из самых гуманных, что приводит суть и значение отношения общества к представителям этой профессии. Каждый человек в течение жизни хотя бы раз сталкивалась с необходимостью обращения к врачам по поводу тех или иных болезней. Любой человек, пришедший на прием к врачу, имеет право надеяться на достойное, уважительное отношение. Именно этими проблемами и занимаются врачебная этика и деонтология.
Для понимания сути этого явления является важным использование правильной терминологии1. С позиций социального регулирования медицинской деятельности врачебная (медицинская) этика - это разновидность профессиональной этики, включая совокупность морально-этических правил и принципов оказания медицинской помощи. Медицинская этика служит своеобразной теоретической основой, обоснованием морально-этического поведения медицинских работников. Деонтология (от греч. Deon, deontos - надлежащее; должное + logos - учение) может рассматриваться как составная часть медицинской этики, своего рода ее практическое применение, которая занимается проблемами надлежащего поведения медика при непосредственном выполнении своих профессиональных обязанностей.
Основателем врачебной этики заслуженно считается Гиппократ, систематизировал правила медицинской этики, существовавших на то время, на основании многовекового опыта медицины. Его труды "Клятва", "О враче", "О приличную поведение" содержали кодекс моральных норм, обязательных для тех, кто выбрал лечение своей профессией. Именно Гиппократу принадлежит известное высказывание: "Медицина есть благородное из всех искусств». Термин "деонтология" ввел в обиход английский философ И. Бентам в своей книге "Деонтология, или наука о морали". Деонтология несколько противопоставлялась этике, поскольку если этика в общепризнанном тогда понимании была социальным институтом, изучал правильное поведение людей в обществе, то деонтология понималась как личное поведение индивида.
Приоритет среди врачей в вопросах врачебной этики принадлежит выдающемуся клиницисту С.П. Боткину, впервые в практике российской медицины обосновал необходимость создания этического кодекса российского врача. Проблемы деонтологии в медицине впервые были освещены в работах известного хирурга-онколога М.М. Петрова, который раскрыл содержание деонтологии и показал пути ее развития.
Часто актуальностью проблем законотворчества и необходимостью в связи с дым быстрого принятия новых правовых актов объясняется некоторое пренебрежение законодателей и невнимание к вопросам медицинской этики и деонтологии, что является недопустимым. Поверхностный, недостаточно отработан, созданный без учета этических и деонтологических предпосылок правовой акт, несомненно, более вреден, чем полезен. Известно, что большое количество положений современной медицинской этики сформирована на основе древних постулатов. Широкое распространение в медицине имеет выражение: "Salus aergoti suprema lex" ("Благо больного - высший закон»). Здесь, несомненно, кроется одна из главных составляющих всего смысла этического направления в медицине. Речь идет об основном принципе медицинской деятельности, согласно которому главным правилом, "высшим законом" для врача при выполнении им профессиональных обязанностей является и должен быть приоритет больного, его блага, его здоровье. На сегодняшний день этот принцип может быть востребован и в процессе медицинской законотворчества: правовые акты в системе здравоохранения должны быть ориентированы на больного, на его права и соблюдения его законных интересов.
Существует достаточное количество документов по врачебной этики и медицинской деонтологии. В течение весьма длительного времени этические положение не подвергались кодификации и существовали или в виде отдельных положений и высказываний, или в виде переведенных и адаптированных работ древних мыслителей (Гиппократ, Гален и др.). На сегодня, как правило, врачи ориентируются на документы, принятые во второй половине XX - начале XXI в., В эпоху мировых интеграционных процессов. С позиций уровней социального регулирования медицинской деятельности и вопросам медицинского права необходимо проанализировать основные из них.
Женевская декларация Всемирной Медицинской Ассоциации, принятая в 1949 p., С изменениями и дополнениями 1 968 и 1983 pp., Ориентирована на выпускников медицинских вузов - будущих врачей. Декларация является своеобразной клятвой врача, содержит ряд положений, которые целесообразно привести в связи с данной проблематикой правового регулирования медицинской деятельности. "Я буду выполнять свой профессиональный долг честно и с достоинством" или "Я не позволю из соображений религии, национальности, расы, политических убеждений или социального происхождения помешать выполнению моего долга и предстать между мной и моим пациентом". Нравственные ценности, отраженные в этой Декларации, с определенными изменениями присутствуют и в правовых актах о медицине. В полной мере за такие можно считать положение об обязанности врача независимо от социальных и других признаков пациента предоставлять последнему помощь (а это уже не пожелание, не только право пациента, а обязанность врача). В случае непредоставления медицинской помощи врачом уже речь идет о юридической ответственности, вплоть до уголовной.
Международный кодекс медицинской этики, принятый Генеральной Ассамблеей Всемирной Медицинской Ассоциации в 1948 p., С изменениями и дополнениями 1968 года, 1983, 1 994 pp., - Документ, определяющий критерии неэтичности в поведении медицинского работника, а также обязанности врача по отношению к больному и друг к другу. Важным является положение, при котором "всегда, когда обследования или лечения требуют знаний, превышающих его (врача - Авт.) Способности, он должен пригласить других врачей, имеющих соответствующую квалификацию". Ярко выраженный правовой характер, коллегиальный принцип принятия решений в ряде случаев в клинической медицине базируется именно на таком этическом положении.
Врачебная тайна, как понятие, что нашло свое отражение в правовых документах по охране здоровья, также представлена в Международном кодексе медицинской этики. Речь идет о положении Кодекса: "Врач должен сохранять абсолютную конфиденциальность во всем, что касается пациентов, которые ему доверяются". В этом тоже проявляется связь морально-этических и правовых норм в регулировании медицинской деятельности.
Декларация о независимости и профессиональной свободе врача, принятая Всемирной Медицинской Ассоциацией В 1986 p., Определяет приоритеты профессиональной независимости врача. "Профессиональная свобода врача предполагает свободу от постороннего вмешательства в лечебный процесс. Всегда и везде следует охранять и защищать независимость профессиональных медицинских и этических решений врача" - так в Декларации провозглашается независимость врача при исполнении профессиональных обязанностей. Речь идет не о вопросе административной подчиненности, а, прежде всего, о свободе принятия решений о пользе больного - тактики и схемы лечения, применения тех или иных методов, иными словами - всего того, что направлено на благо больного.
Период демократических преобразований в Украине характеризуется принятием ряда документов, посвященных морально-этическом и деонтологических регулированию медицины. Обращаем внимание на ст. 76 Основ законодательства Украины о здравоохранении - "Присяга врача" и Клятву врача, утвержденной Указом Президента Украины 15 июня 1992. Эту клятву должны давать все выпускники высших учебных заведений Украины. Получая звание врача, выпускник клянется "все знания, силы и умения отдавать делу охраны и улучшения здоровья человека, лечению и предупреждению заболеваний, оказывать медицинскую помощь всем, кто в ней нуждается, хранить врачебную тайну, соблюдать правила профессиональной этики...". Анализ этого документа дает возможность сделать вывод, что этот акт содержит все важные нормы медицинской этики и деонтологические принципы, учитывает международный опыт и этические нормы клятвы Гиппократа. А. Савицкая отметила, что главное значение присяги врача - это выражение общественного долга медицинских работников. Обязанности, закрепленные в присяге, моральные требования к профессии, получили правовое закрепление. Как отмечала автор, нормы, предусматривающие обязанности врача в присяге, сочетают в себе качества юридического веления с качествами морально-идеологического императива: это такие правовые нормы, которые определяют надлежащее поведение врача в сфере его профессиональной деятельности не только с точки зрения права, но и морали1.
В Украине на сегодня еще нет Этического кодекса украинского врача, хотя имеются многочисленные авторские наработки в этом направлении. В частности, разработаны авторский проект Этического кодекса украинского врача, который был подан на первый Национальный конгресс по биоэтике. Этот кодекс предлагается утвердить Ассоциацией врачей и сделать сводом моральных норм, за нарушение которых предусматривается применять средства общественного воздействия. Авторы учебника поддерживают предложение об уместности разработки и принятия Этического кодекса врача Украины, который структурно может выглядеть так:
Раздел I. Общие положения, в котором были бы закреплены этические основы профессиональной деятельности врачей, принципы оказания медицинской помощи, нравственные ориентиры и задачи профессиональной врачебной деятельности;
Раздел II. Общие обязанности врачей, где можно было бы предусмотреть общие обязанности врачей и их назначение в обществе, цели и условия врачебной деятельности;
Раздел III. Специальные обязанности врачей, в котором отдельными подразделениями можно определить:
Врач и пациент, где уместно осветить права пациентов, регламентировать реализацию этих прав через обязанности врачей;
Врач и права членов семьи, законных представителей;
Взаимодействие и отношения с коллегами и другими работниками системы здравоохранения;
Раздел IV. Ответственность за нарушение норм Этического кодекса врача Украины, раскрыть вопросы видов юридической ответственности в этом аспекте и обеспечить механизм устранения дублирования в регулировании этой проблемы;
Раздел V. Заключительные положения, в котором указать границы действия Кодекса, порядок пересмотра и изменения норм Кодекса.
Еще в середине XX века И. Давыдовский, изучая проблемы врачебных ошибок, справедливо отмечал, что врачу поручается забота о здоровье и жизнь, его моральная ответственность за это приобретает специфические черты по сравнению с другими профессиями, которые не имеют в человеке прямого об "объекта их действия. Эти слова весьма актуальной и в наше время. Важно связь между этическими ошибками и правовыми нарушениями в процессе оказания медицинской помощи. Очевидно, что в тех медицинских коллективах, где наблюдаются нарушения морально-этических и деонтологических норм, вероятнее проблемы юридического характера. В связи с этим повышается актуальность проблемы ответственности за морально-этические нарушения с целью предотвращения серьезной правовой вине со стороны медиков.
Философская дисциплина, изучающая мораль и нравственность, называется этикой (от греч. ethos - обычай, нрав). Почти такое же значение имеет и другой термин - мораль. Потому эти термины часто применяются вместе. Этикой чаще всего называют науку, учение о морали и нравственности.
Профессиональная этика - это принципы поведения в процессе профессиональной деятельности.
Медицинская этика - часть общей и один из видов профессиональной этики. Это наука о нравственных началах в деятельности медиков. Предметом ее исследования является психоэмоциональная сторона деятельности медиков. Медицинская этика в отличие от права формировалась и существовала как свод неписаных правил. Понятия о врачебной этике складывались с древних времен.
В разные исторические эпохи у народов мира существовали свои представления о медицинской этике, связанные с укладом жизни, национальными, религиозными, культурными и другими особенностями. К числу сохранившихся древних источников медицинской этики относятся законы Древнего Вавилона (XVIII в. до н.э., «Законы Хаммураппи», которые гласят: «Если врач произведет какую-либо серьезную операцию и причинит больному смерть, то он наказывается отсечением руки»). Гиппократ, «отец медицины», великий врач Древней Греции, неоднократно подчеркивал важность для медика не только способности к лечению, но и неукоснительного следования требованиям этических норм. Принято считать, что именно Гиппократ сформулировал основные принципы медицинской этики («Клятва», «Закон», «О врачах» и т.д.).
Большое влияние на развитие медицинской этики оказали взгляды таджикского ученого X-XI в. врача Ибн Синны (Авиценны). Основные идеи его учения содержатся в энциклопедическом труде «Канон врачебной науки» и сочинении «Этика».
Известную роль в развитии современных принципов медицинской этики сыграла Салернская медицинская школа, возникшая на юге Италии в IX в. и вошедшая в 1213 г. в состав Салернского университета на правах факультета. Представители этой школы проводили в жизнь гуманные принципы античной медицины.
Большой вклад в развитие медицинской этики внесли русские клиницисты М.Я.Мудров, С.Г.Забелин, Д.С.Самойлович и др.
Впервые понятие «деонтология» появилось в XVIII в. Этот термин предложил английский философ и правовед, священник И.Бентам в своей книге «Деонтология или наука о морали», который вложил в это понятие религиозно-нравственное содержание, рассматривая деонтологию как учение о должном поведении для достижения своей цели каждого человека.
Слово «деонтология» происходит от двух греческих слов: deon означает должное и logos - учение. В отечественную медицину термин «деонтология» (учение о должном поведении медиков, способствующем созданию наиболее благоприятной обстановки для выздоровления больного) ввел выдающийся хирург Н.Н.Петров, распространив принципы деонтологии на деятельность медицинских сестер.
Следовательно, медицинская деонтология - есть часть медицинской этики, совокупность необходимых этических норм и предписаний для медицинских работников в осуществлении профессиональной деятельности. Деонтология изучает нравственное содержание действий и поступков медицинского персонала в конкретной ситуации. Теоретической основой деонтологии является медицинская этика, а деонтология, проявляясь в поступках медицинского персонала, представляет собой практическое применение медико-этических принципов.
Аспектами медицинской деонтологии являются: взаимоотношения медиков с больным, родственниками больного и медиков между собой.
Основой взаимоотношений является слово, что было известно еще в древности: «Лечить надо словом, травами и ножом», - считали древние целители. Умным, тактичным словом можно поднять настроение больного, вселить в него бодрость и надежду на выздоровление и в то же время неосторожным словом можно глубоко ранить больного, вызвать резкое ухудшение его здоровья. Важно не только, что говорить, но и как, зачем, где говорить, как отреагирует тот, к кому обращается медицинский работник: пациент, его родственники, коллеги и т.д.
Одну и ту же мысль можно высказать по-разному. Одно и то же слово люди могут понять по-разному, в зависимости от своего интеллекта, личностных качеств и т.д. Не только слова, но и интонация, выражение лица, жесты имеют большое значение во взаимоотношениях с больным, его родственниками, коллегами. Медик должен обладать особой «чувствительностью к человеку», владеть эмпатией - способностью сострадать, ставить себя на место больного. Он должен уметь понять больного и его близких, уметь слушать «душу» больного, успокоить и убедить. Это своего рода искусство, причем нелегкое. В разговоре с больным недопустимы равнодушие, пассивность, вялость. Больной должен чувствовать, что его правильно понимают, что медицинский работник относится к нему с искренним интересом.
Медик должен владеть культурой речи. Чтобы хорошо говорить, надо прежде всего правильно думать. Врач или медсестра, которые «спотыкаются» на каждом слове, употребляют жаргонные слова и выражения, вызывают недоверие и неприязнь. Деонтологические требования к культуре слова заключаются в том, что медицинский работник должен уметь: рассказать больному о болезни и ее лечении; успокоить и ободрить больного, даже находящегося в самом тяжелом положении; использовать слово как важный фактор психотерапии; употреблять слово так, чтобы оно явилось свидетельством общей и медицинской культуры; убедить больного в необходимости того или иного лечения; терпеливо молчать, когда этого требуют интересы больного; не лишать больного надежды на выздоровление; владеть собой во всех ситуациях.
В общении с больным не следует забывать о следующих коммуникативных приемах: всегда внимательно выслушивать пациента; задав вопрос, обязательно дождаться ответа; излагать свои мысли просто, ясно, доходчиво, не злоупотреблять научными терминами; уважать собеседника, не допускать презрительных мимики и жестов; не перебивать пациента; поощрять стремление задавать вопросы, отвечая на них, демонстрировать заинтересованность в мнении пациента; сохранять хладнокровие, быть терпеливым и терпимым.
Современные модели взаимоотношений врача и пациента. В настоящее время существуют следующие типы моделей взаимоотношений врача и пациента:
информационная (научная, инженерная, потребительская). Врач выступает в качестве компетентного эксперта-профессионала, собирая и предоставляя информацию о болезни самому пациенту. При этом пациент обладает полной автономией, имея право на всю информацию и самостоятельно выбирая вид медицинской помощи. Пациент может быть необъективным, поэтому задача врача - разъяснить и подвести больного к выбору верного решения;
интерпретационная. Врач выступает в роли консультанта и советчика. Он должен выяснить требования больного и оказать помощь в выборе лечения. Для этого врач должен интерпретировать, т.е. истолковать информацию о состоянии здоровья, обследовании и лечении, чтобы больной смог принять единственно правильное решение. Врач не должен осуждать требования больного. Цель врача - уточнить требования больного и помочь сделать правильный выбор. Эта модель похожа на информационную, но предполагает более тесный контакт врача и пациента, а не просто снабжение пациента информацией. Требуется терпеливая работа с пациентом. Автономия пациента при этой модели велика;
совещательная. Врач хорошо знает больного. Все решается на основе доверия и взаимного согласия. Врач при этой модели выступает в роли друга и учителя. Автономия пациента при этом соблюдается, но она основана на необходимости именно данного лечения;
патерналистская (от лат. pater - отец). Врач выступает в роли опекуна, но при этом ставит интересы больного выше собственных. Врач настойчиво рекомендует больному выбранное им лечение. Если больной не согласен, то последнее слово остается за врачом. Автономия пациента при этой модели минимальна (в системе отечественного здравоохранения чаще всего используется именно эта модель).
Долг медика, как основная этическая категория. К основным этическим категориям медика относится понятие «долг» - определенный круг профессиональных и общественных обязательств при исполнении своих обязанностей, сложившийся в процессе профессиональных отношений.
Долг предусматривает квалифицированное и честное выполнение каждым медицинским работником своих профессиональных обязанностей. Выполнение долга неразрывно связано с моральными качествами личности.
Долг медицинского работника - проявлять гуманизм и всегда оказывать помощь больному, никогда не участвовать в действиях, направленных против физического и психического здоровья людей, не ускорять наступления смерти.
Внутренняя картина болезни. Поведение медика с больным зависит от особенностей психики больного, которая во многом определяет так называемую внутреннюю картину болезни.
Внутренняя картина болезни - это осознание больным его заболевания, целостное представление больного о своем заболевании, его психологическая оценка субъективных проявлений болезни. На внутреннюю картину болезни влияют особенности личности больного (темперамент, тип высшей нервной деятельности, характер, интеллект и др.). Во внутренней картине болезни различают: чувственный уровень, подразумевающий болезненные ощущения больного; эмоциональный - реагирование больного на свои ощущения; интеллектуальный - знания о болезни и ее оценку, степень осознания тяжести и последствий заболевания; отношение к болезни, мотивация к возвращению здоровья.
Выделение этих уровней весьма условно, но они позволяют медикам более осознанно выработать тактику деонтологического поведения с больным.
Чувственный уровень очень значим при сборе информации (анамнеза) о проявлениях болезни, ощущениях больного, что позволяет точнее поставить диагноз заболевания.
Эмоциональный уровень отражает переживания больным своего заболевания. Естественно, что эти эмоции отрицательны. Медик не должен быть равнодушным к переживаниям больного, должен проявлять сочувствие, уметь поднять настроение больного, вселить надежду на благоприятный исход заболевания.
Интеллектуальный уровень зависит от общего культурного развития больного, его интеллекта. При этом следует учитывать, что больные-хроники знают о своем заболевании достаточно много (популярная и специальная литература, беседы с врачами, лекции и т.д.). Это во многом позволяет медикам строить свои взаимоотношения с больным на принципах партнерства, не отвергая просьбы и сведения, которыми располагает больной.
У больных с острыми заболеваниями интеллектуальный уровень внутренней картины болезни ниже. О своем остро возникшем заболевании больные, как правило, знают очень немного, и эти знания носят весьма поверхностный характер. Задача медицинского работника в отношении такого больного состоит в том, чтобы в пределах необходимого и с учетом состояния больного восполнить дефицит знаний о болезни, объяснить сущность заболевания, рассказать о предстоящем обследовании и лечении, т. е. привлечь больного к совместной борьбе с болезнью, нацелить его на выздоровление. Знание интеллектуального уровня внутренней картины болезни позволяет правильно выбрать тактику лечения, психотерапию и т.д.
Поэтому четкие представления об интеллектуальном уровне внутренней картины болезни надо получить с первых минут общения с больным.
Характер отношения к болезни играет очень большую роль. Об этом знали еще врачи древности: «Нас трое - ты, болезнь и я. Если ты будешь с болезнью, вас будет двое, а я останусь один - вы меня одолеете. Если ты будешь со мной, нас будет двое, болезнь останется одна, мы одолеем ее» (Абуль Фараджа, сирийский врач, XIII в.). Эта древняя мудрость показывает, что в борьбе с болезнью многое зависит от самого больного, от его оценки собственной болезни, умения медиков привлечь больного на свою сторону. Отношение больного к болезни бывает адекватным и неадекватным. Адекватное отношение к болезни отличается осознанием своего заболевания и признанием необходимости принятия мер к восстановлению здоровья. Такой больной проявляет активное партнерское участие в проведении лечения, что способствует скорейшему выздоровлению.
Неадекватное отношение к болезни чаще проявляется несколькими типами: тревожный - непрерывное беспокойство и мнительность; ипохондрический - сосредоточенный на субъективных ощущениях; меланхоличный - удрученность, неверие в выздоровление; неврастенический - реакция по типу раздражительной слабости; агрессивно-фобический - мнительность, основанная на маловероятных опасениях; сенситивный -- озабоченность впечатлением, которое больной производит на окружающих; эгоцентрический - «уход» в болезнь; эйфорический - наигранное настроение; анозогностический - отбрасывание мыслей о болезни; эргопатический - уход от болезни в работу; параноический - уверенность, что болезнь - есть чей-то злой умысел; пренебрежительный - недооценка своего состояния и соответственное поведение (нарушение предписанного режима, физическое и психическое перенапряжение, игнорирование назначенного лечения и т.д.); утилитарный - стремление извлечь из болезни материальные и моральные выгоды (без серьезных оснований добиваются освобождения от военной службы, смягчения наказания за совершенное преступление и т.д.).
Знание внутренней картины болезни помогает в установлении деонтологически грамотного общения с больным, в формировании адекватного отношения больного к своему заболеванию, что повышает эффективность проводимого лечения.
Основные этические принципы в медицине. Главным этическим принципом в медицине является принцип «не навреди». Этому принципу следовали еще медики Древнего мира. Так, Гиппократ в труде «Клятва» прямо указывает: «Я направлю режим больных к их выгоде, сообразно моим силам, воздержусь от причинения всякого вреда и несправедливости. Я не дам никому просимого у меня смертельного средства и не покажу пути для подобного замысла».
Непричинение вреда, ущерба здоровью пациента - есть первейшая обязанность каждого медицинского работника. Пренебрежение этой обязанностью в зависимости от степени ущерба здоровью больного может стать основанием для привлечения медицинского работника к судебной ответственности. Этот принцип обязателен, но он допускает определенную степень риска. Некоторые виды лечения рискованны для здоровья больного, но этот вред не наносится умышленно и его оправдывает надежда на успех в борьбе с болезнью, особенно смертельной.
У всех народов всегда огромное значение имел и имеет принцип сохранения медицинской тайны. Под врачебной тайной понимают не подлежащие огласке сведения о болезни, интимной и семейной сторонах жизни больного, полученные от него самого или выявленные в процессе его обследования и лечения. Не подлежат огласке также сведения о физических недостатках, вредных привычках, имущественном положении, круге знакомств и т.д. В «Основах законодательства РФ об охране здоровья граждан» правовому обеспечению врачебной тайны посвящена отдельная статья. (см. прил. 2, разд. 10, ст. 61). Об этом говорится и в «Клятве» Гиппократа: «Чтобы я не увидел и не услышал касательно жизни людской, я умолчу о том, считая подобные вещи тайной...». В дореволюционной России врачи, оканчивающие медицинский факультет, произносили так называемое «Факультетское обещание», в котором говорилось: «Помогая страждущим, обещаю свято хранить вверяемые семейные тайны и не употреблять во зло оказываемое мне доверие». Целью сохранения врачебной тайны является предотвращение возможного причинения больному морального или материального ущерба.
Врачебная тайна должна быть сохранена не только врачами, но и другими медицинскими работниками. Медицинский работник должен сохранить в тайне от третьих лиц доверенную ему или ставшую известной в силу исполнения профессиональных обязанностей информацию о состоянии здоровья пациента, диагнозе, лечении, прогнозе его заболевания, а также о личной жизни пациента, даже после того, как пациент умрет.
Медицинский работник вправе раскрыть конфиденциальную информацию о пациенте только с согласия самого пациента. За разглашение профессиональной тайны медик несет личную моральную, а иногда и юридическую ответственность. В ст. 61 «Основ законодательства РФ об охране здоровья граждан» перечислены случаи, в которых допускается предоставление сведений, представляющих врачебную тайну, без согласия гражданина или его законного представителя (социальный работник в целях соблюдения интересов своего клиента обязан знать их):
в целях обследования и лечения гражданина, не способного из-за своего состояния выразить свою волю;
при угрозе распространения инфекционных заболеваний, массовых отравлений и поражений;
по запросу органов дознания и следствия, прокуратуры и суда в связи с проведением расследования или судебного разбирательства;
в случае оказания помощи несовершеннолетнему в возрасте до 15 лет для информирования его родителей или законных представителей;
при наличии оснований, позволяющих предполагать, что вред здоровью гражданина причинен в результате противоправных действий.
Сохранение врачебной тайны есть не только важнейшее проявление морального долга, но и первая обязанность медицинского работника.
Не менее важным принципом в современном здравоохранении является принцип информированного согласия (см. прил. 2 «Основы законодательства РФ об охране здоровья граждан», разд. 6, ст. 30, 31). Этот принцип означает, что любой медицинский работник должен максимально полно информировать больного, дать ему оптимальные советы. Только после этого больной может сам выбрать свои действия. При этом может случиться, что его решение будет идти вразрез с мнением медиков. Однако принудительное лечение может осуществляться только по решению суда.
В нашей стране закон дает право пациенту получать всю информацию. Предоставление неполной информации является обманом. Ограничения налагаются только на получение информации о других лицах. Пациент имеет право не просто выслушать рассказ врача, но и ознакомиться с результатами обследования, получить любые выписки и копии документов. Эту информацию пациент может использовать для получения консультаций у других специалистов. Информация необходима для того, чтобы на ее основе пациент мог решить, например, соглашаться ему на операцию или предпочесть консервативное лечение и т. д.
Принцип уважения автономии пациента (близок к принципу информированного согласия) означает, что пациент сам, независимо от медиков, должен принимать решение относительно лечения, обследования и т. д. При этом у пациента нет права требовать от врачей принять решение за него (если только пациент не в бессознательном состоянии), чтобы потом не привлекать врачей к ответственности за неправильное лечение.
В современных условиях особенно важен принцип дистрибутивной справедливости, который означает обязательность предоставления и равнодоступность медицинской помощи. В каждом обществе правила и порядок предоставления медицинской помощи устанавливаются в соответствии с его возможностями. К сожалению, дистрибутивная несправедливость особенно часто возникает при распределении дорогостоящих лекарств, использовании сложных оперативных вмешательств и т. д. При этом наносится огромный моральный ущерб тем больным, которые в силу ряда причин обделены тем или иным видом медицинской помощи.
Клятва Гиппократа. В «Основах законодательства РФ об охране здоровья граждан» имеется ст. 60 «Клятва врача». Клятва врача - моральное обязательство, принимаемое перед государством. Во времена Гиппократа врачи клялись перед богами: «Клянусь Апполоном-врачом, Асклепием. Гигией и Панацеей и всеми богами и богинями, призывая их в свидетели». Основные положения клятвы Гиппократа в дальнейшем входили в многочисленные этические кодексы и наставления врачей: запрет на причинение вреда больному, уважение к жизни, уважение к личности больного, соблюдение врачебной тайны, уважение к профессии.
С Клятвой Гиппократа сходны клятвы врачей Древней Индии и средневековые факультетские обещания, «Факультетское обещание» выпускников медицинских факультетов Российской Империи и т. д. Выпускники медицинских вузов Российской Федерации после получения диплома приносят присягу, текст которой содержит приведенные выше этические положения.
Принят этический кодекс медицинской сестры России.
Неблагоприятные воздействия на больного в медицине. Человек, вступивший во взаимоотношения с медициной, часто подвержен влиянию отрицательных факторов - миелогений. Различают следующие виды миелогений:
эгогении - отрицательное влияние больного на самого себя, обусловленное, как правило, восприятием болезненных проявлений самим больным;
эгротогниии - неблагоприятное влияние одного больного на других больных в процессе их общения, когда больной верит другому больному больше, чем врачу (особенно вредно, когда имеет место отрицательная личностная основа у того, кто оказывает влияние);
ятрогении (от греч. yatros - врач и hennao - порождаю) - неблагоприятное воздействие на больного со стороны медицинских работников в процессе обследования и лечения.
Различают следующие виды ятрогении (при этом следует помнить, что могут быть и «немые» ятрогении, которые возникают в результате бездействия): ятропсихогении - психогенные расстройства, возникающие как следствие деонтологических ошибок медицинских работников (неправильных, неосторожных высказываний или действий); ятрофармакогении (или медикаментозные ятрогении) - неблагоприятные воздействия на больного в процессе лечения медикаментами, например побочное действие лекарственных средств, аллергические реакции и т.д.; ятрофизиогении (манипуляционные ятрогении) - неблагоприятные воздействия на больного в процессе обследования (например, перфорация пищевода в ходе фиброгастроскопии) или лечения (например, язвы на коже в результате проведения лучевой терапии) и т.д.; комбинированные ятрогении.
Вопрос о профилактике ятрогении является важным для медицины в целом, и медицинской деонтологии. Для решения этого вопроса необходимо повышать культуру медицинского обслуживания на всех этапах лечебно-профилактической работы, изучать особенности переживания больным своей болезни, совершенствовать профессиональный отбор в медицинских учебных заведениях среднего и высшего звена.
Ответственность медицинских работников и учреждений. В «Основах законодательства РФ об охране здоровья граждан» говорится об ответственности за причинение вреда здоровью граждан (см. прил. 2, разд. 12, ст. 66...69).
К сожалению при оказании медицинской помощи пациенту нередки случаи неблагоприятного последствия лечения. Эти случаи подразделяются на врачебные ошибки, несчастные случаи, профессиональные правонарушения.
Под врачебной ошибкой обычно понимают последствия добросовестного заблуждения врача без элементов халатности, небрежности и профессионального невежества. Врачебные ошибки обычно допускаются по объективным причинам. Многие из врачебных ошибок связаны с недостаточным уровнем знаний и малым опытом, некоторые ошибки зависят от несовершенства методов исследования, аппаратуры, необычности проявлений заболевания у данного больного и других причин. Для предотвращения ошибок, включая и случаи ятрогенных заболеваний, необходим постоянный анализ подобных случаев, открытый разбор на различных собраниях, конференциях и т.д. Необходимо найти причину ошибки и принять все меры для того, чтобы не допускать подобного в дальнейшем. Признание ошибок требует добросовестности, личного мужества. «Ошибки являются только ошибками, когда у тебя имеется мужество их обнародовать, но они становятся преступлением, когда гордыня тебя побуждает их скрыть», - писал французский хирург XVIII в. Ж. Л. Пти. Именно эти качества должны быть сформированы в процессе подготовки специалистов в медицинских учебных заведениях. Среди причин врачебных ошибок выделяют следующие:
отсутствие надлежащих условий оказания помощи (врач вынужден работать в условиях, не соответствующих профессии), плохая материально-техническая оснащенность лечебно-профилактического учреждения и т.д.;
несовершенство медицинских методов и знаний (болезнь изучена медицинской наукой неполно, ошибка является следствием неполноты знаний не данного врача, медицины в целом);
недостаточный уровень профессионализма врача без элементов небрежности в его действиях (врач старался сделать все, что мог, но его знания и умения оказались недостаточными для правильных действий).
К негативным последствиям для больного могут привести: чрезвычайная атипичность данного заболевания; исключительность индивидуальных особенностей организма пациента; ненадлежащие действия самого больного, его родственников и других лиц (позднее обращение за медицинской помощью, отказ от госпитализации, нарушение режима лечения, отказ от лечения и т.д.); особенности психофизиологического состояния медицинского работника (болезнь, крайняя степень переутомления и т.д.).
Несчастный случай - неблагоприятный исход врачебного вмешательства. Такой результат нельзя предвидеть и предотвратить из-за объективно складывающихся случайных обстоятельств (хотя врач действует правильно и в полном соответствии с медицинскими правилами и стандартами).
Профессиональные правонарушения (преступления) - небрежные или умышленные действия медицинского работника, повлекшие причинение вреда жизни и здоровью пациента.
Профессиональные нарушения возникают из-за недобросовестности медицинского работника; незаконного врачевания, в том числе применения несоответствующих методов лечения, врачевания по специальности, по которой врач не имеет сертификата; халатного отношения к профессиональным обязанностям (халатность - невыполнение своих профессиональных, служебных обязанностей или выполнение их ненадлежащим образом, небрежно).
В случае профессиональных правонарушений возможно привлечение медицинских работнике! в к административной, дисциплинарной, уголовной и гражданской (имущественной) ответственности.
Наиболее опасными преступлениями, затрагивающими интересы пациента, являются:
причинение смерти по неосторожности вследствие ненадлежащего исполнения лицом своих профессиональных обязанностей;
причинение тяжкого или средней тяжести вреда здоровью по неосторожности, совершенное вследствие ненадлежащего исполнения лицом своих профессиональных обязанностей;
принуждение к изъятию органов или тканей человека для трансплантации;
заражение пациента ВИЧ-инфекцией вследствие ненадлежащего исполнения лицом своих профессиональных обязанностей;
незаконное производство аборта;
неоказание помощи больному;
незаконное помещение в психиатрический стационар;
нарушение неприкосновенности частной жизни с использованием своего служебного положения;
незаконная выдача либо подделка рецептов или иных документов, дающих право на получение наркотических средств или психотропных веществ;
незаконное занятие частной медицинской практикой или частной фармацевтической деятельностью;
получение взятки;
служебный подлог.
Возмещение морального вреда. Моральный вред выражается в виде физических или нравственных страданий, связанных с неправильным, ошибочным лечением или диагностикой. Часто нравственные страдания приносит разглашение врачебной тайны. Моральный вред подлежит возмещению. Так как ясных критериев морального вреда нет, то его степень определяет суд исходя из аргументов истца и ответчика.
Особенности медицинской деонтологии в зависимости от профиля заболевания больного. Несмотря на то что основополагающие
принципы медицинской деонтологии одинаковы по отношению ко всем больным независимо от профиля их заболеваний, имеются определенные особенности деонтологии в зависимости от профиля заболевания больного.
Особенности медицинской деонтологии в акушерстве и гинекологии обусловлены следующими факторами:
медицинская деятельность в акушерстве и гинекологии неизбежно связана с вмешательством в интимную сферу жизни пациентки;
для женщины чрезвычайно значимы вопросы здоровья, связанные с деторождением, очень часто они становятся для нее главными (особенно в случаях какой-либо гинекологической или акушерской патологии);
психическое состояние беременной женщины часто неустойчиво, зависимо от многих факторов (отношения к беременности в семье, типа личности беременной, исхода предыдущих беременностей, социальных факторов и т.д.), эта неустойчивость может выражаться повышенной тревожностью перед родами (страх перед предстоящими страданиями, исходом родов и т.д.), нарушением поведения роженицы из-за неадекватной оценки ситуации (у эмоционально неустойчивых женщин с плохой переносимостью боли), большой вероятностью развития в послеродовом периоде депрессии (тревога, сниженное настроение вплоть до самоубийства) и т. д.
Поэтому очень важно, чтобы с первых минут контакта медика и пациентки (особенно беременной) у нее создалось впечатление, что ей хотят помочь. Медицинскому персоналу с первых минут контакта с женщиной необходимо правильно оценить ее эмоциональное состояние. Чтобы снизить эмоциональную напряженность, можно позволить женщине свободно рассказать о своих переживаниях или переключить ее внимание на другие предметы. Медицинским работникам надо быть особенно осторожными в высказываниях относительно прогнозов состояния половой сферы и детородной функции женщины. Часто, особенно со стороны будущих матерей-одиночек, по отношению к медицинскому персоналу может иметь место раздражительность, недовольство, агрессия. Но при этом медицинские работники должны понимать, что эти отрицательные эмоции не направлены именно на них, а являются следствием собственных проблем такой женщины. Главной задачей медиков в любом случае является необходимость избегать конфликтов путем «принятия» этих эмоций, сочувствием и т. п. Если женщина не считает нужным информировать супруга о состоянии своего «женского» здоровья, то врач в таких случаях вмешиваться не должен.
В ходе лечения неизлечимых заболеваний медицинские работники должны всемерно поддерживать у больной уверенность в благополучном исходе заболевания, внушать наметившееся улучшение при малейшем благоприятном симптоме, который отмечает сама больная.
Особенно осторожным и тактичным должен быть медицинский работник в отношении женщин с бесплодием (первичным бесплодием, невынашиванием беременности, патологией в предыдущих родах и т.д.). Следует попытаться внушить пациентке уверенность в эффективности проводимого лечения, в благополучном исходе беременности и родов и т.д.
Особенности деонтологии в педиатрии обусловлены своеобразием детской психики в зависимости от возраста ребенка. В процессе лечения детей медицинским работникам приходится иметь дело не только с детьми, но и с их родителями, что усложняет деонтологические задачи.
Дети более впечатлительны, чем взрослые пациенты, более ранимы. Реакция детей на окружающую обстановку и новых людей более непосредственна, часто весьма своеобразна. Поэтому медицинский работник обязан научиться понимать особенности детской психики, уметь войти с ребенком в контакт, заслужить его доверие, помочь преодолеть страх и тревогу (ведь одной из основных причин отрицательных эмоциональных реакций ребенка является чувство страха перед болью и непонятными ему медицинскими манипуляциями).
Не меньшее значение имеют и взаимоотношения медицинских работников с родителями больного ребенка, поскольку болезнь ребенка вызывает большую тревогу у всей семьи и особенно у матери. Долг медицинского работника вселить уверенность в том, что ребенку и в отсутствие родителей будет сделано все необходимое, для выздоровления.
Среди медицинских дисциплин психиатрия является наиболее социальной. Диагноз психического расстройства неизбежно влечет за собой различные социальные ограничения жизнедеятельности человека, затрудняет социальную адаптацию, искажает взаимоотношения больного с окружающей социальной средой и т. д.
Отличием психиатрии от других медицинских дисциплин является применение к некоторым категориям больных принуждения и даже насилия без согласия пациента или даже вопреки его желаниям (психиатр при определенных условиях может без согласия пациента провести его освидетельствование, установить обязательное диспансерное наблюдение, поместить в психиатрический стационар и содержать там в изоляции, применить психотропные препараты и т.д.).
Особенностью психиатрии является чрезвычайно разнообразный контингент больных: одни больные из-за тяжелых нарушений психики не только не могут защитить свои интересы, но даже не могут их выразить, другие же (с пограничными психическими расстройствами) по своему интеллектуальному развитию и личностной автономии не уступают врачу-психиатру. Психиатрия призвана защищать интересы общества и больного.
Это определяет следующие особенности медицинской деонтологии в психиатрии:
профессиональная этика в психиатрии требует предельной честности, объективности и ответственности при вынесении заключения о состоянии психического здоровья;
необходимо повышать терпимость общества к лицам с психическими отклонениями, преодолевать предвзятость по отношению к психическим больным, регулировать социальные меры по отношению к этим больным;
ограничение сферы принуждения при оказании психиатрической помощи до пределов, определяемых медицинской необходимостью, служит гарантией соблюдения прав человека);
психиатрическая этика должна стремиться к достижению баланса интересов больного и общества на основе ценности здоровья, жизни, безопасности и благополучия граждан.
Условием соблюдения этих этических правил являются нормативные акты в области психиатрии: Гавайская декларация, принятая Всемирной психиатрической ассоциацией в 1977 г. и переработанная в 1983 г., «Принципы медицинской этики и аннотации к их применению в психиатрии», разработанные Американской психиатрической ассоциацией в 1873 г. и пересмотренные в 1981 г., и др.
В нашей стране «Кодекс профессиональной этики психиатра» был впервые принят 19 апреля 1994 г. на пленуме правления Российского общества психиатров. С 1993 г. психиатрическая деятельность в нашей стране регулируется Законом РФ «О психиатрической помощи и гарантиях прав граждан при ее оказании» (см. прил. 3).
Открытие бизнеса