Cлайд 1
Артериальная гипертония, факторы риска и их коррекция для обучающихся в школе больных артериальной гипертонией ГУЗ «Клиническая поликлиника №6» Бесплатные презентации http://prezentacija.biz/Cлайд 2
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Вопросы для обсуждения: Введение в проблему. Чем опасна артериальная гипертония? Каким должно быть артериальное давление? Анатомия сердечно-сосудистой системы. Какие изменения происходят в организме, если не лечить гипертонию? Поражение органов мишеней. 5. Факторы риска развития и прогрессирования артериальной гипертонии. 6. Мероприятия по изменению образа жизни для профилактики осложнений гипертонии.
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Вопросы для обсуждения: Введение в проблему. Чем опасна артериальная гипертония? Каким должно быть артериальное давление? Анатомия сердечно-сосудистой системы. Какие изменения происходят в организме, если не лечить гипертонию? Поражение органов мишеней. 5. Факторы риска развития и прогрессирования артериальной гипертонии. 6. Мероприятия по изменению образа жизни для профилактики осложнений гипертонии.
Cлайд 3
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция «Познание болезни есть уже половина лечения» М. Мудров Сердечно-сосудистые заболевания занимают ведущее место в структуре заболеваемости взрослого населения. Среди них самым распространенным заболеванием является артериальная гипертония. Основной признак – повышение артериального давления.
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция «Познание болезни есть уже половина лечения» М. Мудров Сердечно-сосудистые заболевания занимают ведущее место в структуре заболеваемости взрослого населения. Среди них самым распространенным заболеванием является артериальная гипертония. Основной признак – повышение артериального давления.
Cлайд 4
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция ОПРЕДЕЛЕНИЕ: АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ (гипертоническая болезнь, эссенциальная, первичная) - неоднократно фиксируемое повышение систолического выше 140 мм рт. ст. и (или) диастолического от 90 мм рт. ст. и более для лиц от 18 лет и старше. СИМПТОМАТИЧЕСКАЯ АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ – 5-10% всех случаев артериальная гипертония – имеет установленную причину (патология почек, эндокринных органов, сосудистая патология и др.)
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция ОПРЕДЕЛЕНИЕ: АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ (гипертоническая болезнь, эссенциальная, первичная) - неоднократно фиксируемое повышение систолического выше 140 мм рт. ст. и (или) диастолического от 90 мм рт. ст. и более для лиц от 18 лет и старше. СИМПТОМАТИЧЕСКАЯ АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ – 5-10% всех случаев артериальная гипертония – имеет установленную причину (патология почек, эндокринных органов, сосудистая патология и др.)
Cлайд 5
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ И СЕРДЕЧНО-СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ У больных артериальной гипертензией: в 7 раз выше частота возникновения инсультов; в 6 раз - сердечной недостаточности; в 4 раза - ишемической болезни сердца (ИБС); Снижение на 5-6 мм.рт.ст. диастолического артериального давления на протяжении 5 лет снижает риск развития инсульта приблизительно на 40 %, а ишемичекой болезни сердца на 15%!
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ И СЕРДЕЧНО-СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ У больных артериальной гипертензией: в 7 раз выше частота возникновения инсультов; в 6 раз - сердечной недостаточности; в 4 раза - ишемической болезни сердца (ИБС); Снижение на 5-6 мм.рт.ст. диастолического артериального давления на протяжении 5 лет снижает риск развития инсульта приблизительно на 40 %, а ишемичекой болезни сердца на 15%!
Cлайд 6
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция ЗНАЧЕНИЕ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ ДЛЯ РОССИИ
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция ЗНАЧЕНИЕ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ ДЛЯ РОССИИ
Cлайд 7
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция На ранних стадиях развития артериальная гипертония ничем себя не проявляет, длительное время она протекает почти бессимптомно. Не случайно гипертонию называют «тихой убийцей» или «незаметным врагом» Необходимо измерять артериальное давление при появлении следующих жалоб: Головные боли пульсирующего характера в затылочной области: возникают утром при пробуждении; связаны с эмоциональным напряжением; усиливаются к концу рабочего дня; Головокружение. Мелькание «мушек» перед глазами. Плохой сон. Раздражительность. Нарушение зрения. Боли в области сердца.
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция На ранних стадиях развития артериальная гипертония ничем себя не проявляет, длительное время она протекает почти бессимптомно. Не случайно гипертонию называют «тихой убийцей» или «незаметным врагом» Необходимо измерять артериальное давление при появлении следующих жалоб: Головные боли пульсирующего характера в затылочной области: возникают утром при пробуждении; связаны с эмоциональным напряжением; усиливаются к концу рабочего дня; Головокружение. Мелькание «мушек» перед глазами. Плохой сон. Раздражительность. Нарушение зрения. Боли в области сердца.
Cлайд 8
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Каким должно быть артериальное давление? Категория Уровень артериального давления (ммрт. ст.) Нормальное артериальное давление Оптимальное
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Каким должно быть артериальное давление? Категория Уровень артериального давления (ммрт. ст.) Нормальное артериальное давление Оптимальное
Cлайд 9
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Что такое «факторы риска»? Это состояние или образ жизни, способные увеличить вероятность развития у Вас определенного заболевания. Например, повышенное артериальное давление является фактором риска развития заболеваний сердца или инсульта. Большинство из факторов риска можно контролировать, и только некоторые невозможно изменить. Чем больше у Вас факторов риска, тем более высока вероятность развития заболевания. Поэтому очень важно предпринять действия по предупреждению или контролю этих факторов риска.
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Что такое «факторы риска»? Это состояние или образ жизни, способные увеличить вероятность развития у Вас определенного заболевания. Например, повышенное артериальное давление является фактором риска развития заболеваний сердца или инсульта. Большинство из факторов риска можно контролировать, и только некоторые невозможно изменить. Чем больше у Вас факторов риска, тем более высока вероятность развития заболевания. Поэтому очень важно предпринять действия по предупреждению или контролю этих факторов риска.
Cлайд 10
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Факторами риска для здоровья являются: ЗДОРОВЬЕ Генетические факторы (15-20%) состояние ОКРУЖАЮЩЕЙ среды (20-25%) Медицинское обеспечение (8-10%) Образ жизни (50-55%) Избыточная масса тела Гиподинамия Нерациональное питание Психическое перенапряжение Злоупотребление алкоголем Курение
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Факторами риска для здоровья являются: ЗДОРОВЬЕ Генетические факторы (15-20%) состояние ОКРУЖАЮЩЕЙ среды (20-25%) Медицинское обеспечение (8-10%) Образ жизни (50-55%) Избыточная масса тела Гиподинамия Нерациональное питание Психическое перенапряжение Злоупотребление алкоголем Курение
Cлайд 11
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Факторы риска развития артериальной гипертонии Неуправляемые Управляемые
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Факторы риска развития артериальной гипертонии Неуправляемые Управляемые
Cлайд 12
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция С курением табака непосредственно связаны 20-30% случаев смерти от ишемической болезни сердца и 10-15% заболеваний сосудов головного мозга. Выкуриваемая сигарета способна вызвать подъем артериального давления (иногда до 30 мм.рт.ст.) - за счёт вызываемого спазма сосудов! Отказ от курения
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция С курением табака непосредственно связаны 20-30% случаев смерти от ишемической болезни сердца и 10-15% заболеваний сосудов головного мозга. Выкуриваемая сигарета способна вызвать подъем артериального давления (иногда до 30 мм.рт.ст.) - за счёт вызываемого спазма сосудов! Отказ от курения
Cлайд 13
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Курение сигарет повышает риск развития инсульта почти на 40% у мужчин и на 60% у женщин. Отказ от курения сопровождается снижением риска острого нарушения мозгового кровообращения (ОМНК) – через 5 лет воздержания от курения риск данного заболевания у бывшего курильщика мало отличается от риска инсульта у никогда не курившего человека! Отказ от курения и сердечно-сосудистые заболевания
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Курение сигарет повышает риск развития инсульта почти на 40% у мужчин и на 60% у женщин. Отказ от курения сопровождается снижением риска острого нарушения мозгового кровообращения (ОМНК) – через 5 лет воздержания от курения риск данного заболевания у бывшего курильщика мало отличается от риска инсульта у никогда не курившего человека! Отказ от курения и сердечно-сосудистые заболевания
Cлайд 14
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Низкая физическая активность - то есть когда более половины рабочего времени проводится сидя), а на досуге ходьба, подъем тяжестей и т.п. Занимают менее 10 часов в неделю. Установлено, что у лиц ведущих сидячий образ жизни вероятность развития артериальной гипертонии на 20%-50% выше, чем у физически активных людей ФИЗИЧЕСКИЕ НАГРУЗКИ
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Низкая физическая активность - то есть когда более половины рабочего времени проводится сидя), а на досуге ходьба, подъем тяжестей и т.п. Занимают менее 10 часов в неделю. Установлено, что у лиц ведущих сидячий образ жизни вероятность развития артериальной гипертонии на 20%-50% выше, чем у физически активных людей ФИЗИЧЕСКИЕ НАГРУЗКИ
Cлайд 15
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Физическая активность способствует тренировке сердца, расширению сосудов, благотворно влияет на нервную систему, нормализует массу тела. ФИЗИЧЕСКИЕ НАГРУЗКИ Рекомендуется не менее 40-60 минут аэробной физической нагрузки в день, причем не менее 5 дней в неделю!
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Физическая активность способствует тренировке сердца, расширению сосудов, благотворно влияет на нервную систему, нормализует массу тела. ФИЗИЧЕСКИЕ НАГРУЗКИ Рекомендуется не менее 40-60 минут аэробной физической нагрузки в день, причем не менее 5 дней в неделю!
Cлайд 16
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Ходите пешком не менее 3 км в день. Если вы работаете или живете в здании с лифтом, попробуйте хотя бы спускаться по ступенькам. Следует учитывать, что у больных артериальной гипертензией увеличивать физическую нагрузку надо под надежным прикрытием медикаментов! ФИЗИЧЕСКИЕ НАГРУЗКИ
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Ходите пешком не менее 3 км в день. Если вы работаете или живете в здании с лифтом, попробуйте хотя бы спускаться по ступенькам. Следует учитывать, что у больных артериальной гипертензией увеличивать физическую нагрузку надо под надежным прикрытием медикаментов! ФИЗИЧЕСКИЕ НАГРУЗКИ
Cлайд 17
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Стресс, стресс, стресс! Последние исследования показали, что в 70% случаях проблемы с давлением вызывают неврозы и депрессии Психоэмоциональные перенапряжения сопровождаются выбросом в кровь большого количества адреналина, вследствие чего резко повышается АД.
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Стресс, стресс, стресс! Последние исследования показали, что в 70% случаях проблемы с давлением вызывают неврозы и депрессии Психоэмоциональные перенапряжения сопровождаются выбросом в кровь большого количества адреналина, вследствие чего резко повышается АД.
Cлайд 18
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Как не допустить стресс? Старайтесь вести подвижный образ жизни (бег, аэробика). Не отказывайте себе делать то, что нравится. Не затягивайте с разрешением любых конфликтов. Старайтесь не перегружаться. Не злоупотребляйте кофе и алкоголем. Переключайте свое внимание приятное.
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Как не допустить стресс? Старайтесь вести подвижный образ жизни (бег, аэробика). Не отказывайте себе делать то, что нравится. Не затягивайте с разрешением любых конфликтов. Старайтесь не перегружаться. Не злоупотребляйте кофе и алкоголем. Переключайте свое внимание приятное.
Cлайд 19
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция По данным Всемирной организации здравоохранения, около 30% жителей планеты страдают избыточной массой тела. Вероятность развития артериальной гипертонии у лиц среднего возраста с избыточной массой тела на 50% выше, чем у лиц с нормальной массой тела. Сочетание ожирения с артериальной гипертонии увеличивает риск ишемической болезни сердца в 2–3 раза, а мозговых инсультов в – 7 раз! ОЖИРЕНИЕ
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция По данным Всемирной организации здравоохранения, около 30% жителей планеты страдают избыточной массой тела. Вероятность развития артериальной гипертонии у лиц среднего возраста с избыточной массой тела на 50% выше, чем у лиц с нормальной массой тела. Сочетание ожирения с артериальной гипертонии увеличивает риск ишемической болезни сердца в 2–3 раза, а мозговых инсультов в – 7 раз! ОЖИРЕНИЕ
Cлайд 20
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция КАК ПРОСТО ОПРЕДЕЛИТЬ ОЖИРЕНИЕ? 160см/65 кг Номограммы Для определения избыточного веса и ожирения: при росте 160 см и весе 65 кг – это уже избыточный вес!
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция КАК ПРОСТО ОПРЕДЕЛИТЬ ОЖИРЕНИЕ? 160см/65 кг Номограммы Для определения избыточного веса и ожирения: при росте 160 см и весе 65 кг – это уже избыточный вес!
Cлайд 21
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция В КРУПНЫХ ИССЛЕДОВАНИЯХ ПОКАЗАНО, ЧТО СНИЖЕНИЕ МАССЫ ТЕЛА НА 10% ПРИВОДИТ К СНИЖЕНИЮ ОБЩЕЙ СМЕРТНОСТИ НА 10%! ИМТ = Вес (кг) : Рост(м2) ИНДЕКС МАССЫ ТЕЛА: Категории массы тела Индекс массы тела, кг/м2 Риск сердечно-сосудистыхзаболеваний Дефицит Нормальная Избыточная Ожирение I степени II степени III степени ≤18,5 18,5–24,9 25–29,9 30,0–34,9 35,0–39,9 ≥40 Низкий Обычный Повышенный Высокий Очень высокий Чрезвычайно высокий
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция В КРУПНЫХ ИССЛЕДОВАНИЯХ ПОКАЗАНО, ЧТО СНИЖЕНИЕ МАССЫ ТЕЛА НА 10% ПРИВОДИТ К СНИЖЕНИЮ ОБЩЕЙ СМЕРТНОСТИ НА 10%! ИМТ = Вес (кг) : Рост(м2) ИНДЕКС МАССЫ ТЕЛА: Категории массы тела Индекс массы тела, кг/м2 Риск сердечно-сосудистыхзаболеваний Дефицит Нормальная Избыточная Ожирение I степени II степени III степени ≤18,5 18,5–24,9 25–29,9 30,0–34,9 35,0–39,9 ≥40 Низкий Обычный Повышенный Высокий Очень высокий Чрезвычайно высокий
Cлайд 22
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция КАК БЫТЬ? Рациональные сбалансированные диеты с нормальным содержанием энергии: В состав включено необходимое количество белков, жиров, углеводов, витаминов минеральных веществ микроэлементов. Калорийность от 2200 до 2700 ккал. Значимое снижение веса происходит после 4-6 месяцев соблюдения рациональной диеты плюс регулярных физических упражнений. Особенности питания: уменьшить потребление натрия (ПОВАРЕННОЙ СОЛИ) и увеличить магния и кальция
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция КАК БЫТЬ? Рациональные сбалансированные диеты с нормальным содержанием энергии: В состав включено необходимое количество белков, жиров, углеводов, витаминов минеральных веществ микроэлементов. Калорийность от 2200 до 2700 ккал. Значимое снижение веса происходит после 4-6 месяцев соблюдения рациональной диеты плюс регулярных физических упражнений. Особенности питания: уменьшить потребление натрия (ПОВАРЕННОЙ СОЛИ) и увеличить магния и кальция
Cлайд 23
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Нужно исключить продукты, которые могут повысить давление: - все жирные продукты - сало, сливочное масло, жирное мясо (свинина). - мучные изделия – пирожные, пирожки, торты (особенно с ненатуральным жирным кремом), булочки. - все соленое, копченое, острое (острые приправы!). Ограничить потребление субпродуктов (печень, почки), всех видов колбас, жирных окороков, жирных сортов молока и молочных продуктов. СБАЛАНСИРОВАННОЕ ПИТАНИЕ ОТДАТЬ ПРЕДПОЧТЕНИЕ РЫБНЫМ БЛЮДАМ, ПРОДУКТАМ МОРЯ, ОВОЩАМ И ФРУКТАМ!
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Нужно исключить продукты, которые могут повысить давление: - все жирные продукты - сало, сливочное масло, жирное мясо (свинина). - мучные изделия – пирожные, пирожки, торты (особенно с ненатуральным жирным кремом), булочки. - все соленое, копченое, острое (острые приправы!). Ограничить потребление субпродуктов (печень, почки), всех видов колбас, жирных окороков, жирных сортов молока и молочных продуктов. СБАЛАНСИРОВАННОЕ ПИТАНИЕ ОТДАТЬ ПРЕДПОЧТЕНИЕ РЫБНЫМ БЛЮДАМ, ПРОДУКТАМ МОРЯ, ОВОЩАМ И ФРУКТАМ!
Cлайд 24
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Нормализация уровня холестерина Холестерин необходим для нормальной жизнедеятельности организма. Его норма в крови для лиц, не имеющих сердечно-сосудистых заболеваний, 4,9 ммоль/л. Избыток холестерина идет на образование атеросклеротических бляшек, которые располагаются в артериях и препятствуют току крови. Стенка сосуда становится плотной и толстой, теряется ее способность реагировать на изменения атмосферного давления при перемене погоды или при психоэмоциональных перегрузках.
Cлайд 26
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Нормализация уровня холестерина Холестерин необходим для нормальной жизнедеятельности организма. Его норма в крови для лиц, не имеющих сердечно-сосудистых заболеваний, 4,9 ммоль/л. Избыток холестерина идет на образование атеросклеротических бляшек, которые располагаются в артериях и препятствуют току крови. Стенка сосуда становится плотной и толстой, теряется ее способность реагировать на изменения атмосферного давления при перемене погоды или при психоэмоциональных перегрузках.
Cлайд 26
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Факторы снижения риска возникновения артериальной гипертонии и других сердечно-сосудистых заболеваний Регулярная физическая активность (поддержание нормальной массы тела) Отказ от вредных привычек (в том числе и от пассивного курения) По данным Всемирной организации здравоохранения, соблюдение этих факторов способно на 80% снизить риск сердечно-сосудистых заболеваний Рациональное сбалансированное питание (питание богатое фруктами и овощами) СНИЖА-ЕТСЯ НА 80% РИСК ССЗ!
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Факторы снижения риска возникновения артериальной гипертонии и других сердечно-сосудистых заболеваний Регулярная физическая активность (поддержание нормальной массы тела) Отказ от вредных привычек (в том числе и от пассивного курения) По данным Всемирной организации здравоохранения, соблюдение этих факторов способно на 80% снизить риск сердечно-сосудистых заболеваний Рациональное сбалансированное питание (питание богатое фруктами и овощами) СНИЖА-ЕТСЯ НА 80% РИСК ССЗ!
Cлайд 27
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Как лечить артериальную гипертензию? Лечение артериальной гипертензии всегда должно быть комплексным: немедикаментозные методы и/или лекарственные гипотензивные препараты. Только врач поможет Вам профессиональными советами, проведет необходимое обследование и подберет нужные Вам лекарства. Нельзя начинать самостоятельно принимать гипотензивные препараты, копируя друзей и соседей. То, что хорошо для них, может оказаться опасным для Вас.
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Как лечить артериальную гипертензию? Лечение артериальной гипертензии всегда должно быть комплексным: немедикаментозные методы и/или лекарственные гипотензивные препараты. Только врач поможет Вам профессиональными советами, проведет необходимое обследование и подберет нужные Вам лекарства. Нельзя начинать самостоятельно принимать гипотензивные препараты, копируя друзей и соседей. То, что хорошо для них, может оказаться опасным для Вас.
Cлайд 28
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Как лечить артериальную гипертензию?
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Как лечить артериальную гипертензию?
Cлайд 29
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Не медикаментозные методы являются реально выполнимыми, эффективными и безопасными, а также играют важную роль в лечении и профилактике гипертонии на ранних стадиях, когда можно и должно обходиться без лекарств. При артериальной гипертонии II-III стадии лекарственная терапия будет более эффективна, если она применяется на фоне выполнения рекомендаций по оптимизации образа жизни. « … пусть станут для тебя врачами следующие три вещи: хорошее настроение, покой и умеренная диета» (Античный афоризм) Как лечить артериальную гипертензию?
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция Не медикаментозные методы являются реально выполнимыми, эффективными и безопасными, а также играют важную роль в лечении и профилактике гипертонии на ранних стадиях, когда можно и должно обходиться без лекарств. При артериальной гипертонии II-III стадии лекарственная терапия будет более эффективна, если она применяется на фоне выполнения рекомендаций по оптимизации образа жизни. « … пусть станут для тебя врачами следующие три вещи: хорошее настроение, покой и умеренная диета» (Античный афоризм) Как лечить артериальную гипертензию?
Cлайд 30
 ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция БЕРЕГИТЕ СЕБЯ! СПАСИБО ЗА ВНИМАНИЕ!
ГУЗ «Клиническая поликлиника №6» Артериальная гипертония, факторы риска и их коррекция БЕРЕГИТЕ СЕБЯ! СПАСИБО ЗА ВНИМАНИЕ!
Слайд 2
Определение
Артериальная гипертензия – это стабильное повышение артериального давления – систолического до величины 140 мм рт.ст и выше и/или диастолического до уровня 90 мм рт. ст и выше по данным не менее чем двухкратных измерений по методу Короткова при двух или более последовательных визитах пациента с интервалом не менее 1 недели.
Слайд 3
Классификация
Различают эссенциальную (первичную) и вторичную артериальную гипертензию. Эссенциальная артериальная гипертензия составляет 90-92%, вторичная – около 8-10% от всех случаев повышенного артериального давления.
Слайд 4
Эссенциальная артериальная гипертензия
хронически протекающее заболевание неизвестной этиологии с наследственной предрасположенностью, возникающее вследствие взаимодействия генетических факторов и факторов внешней среды, характеризующееся стабильным повышением артериального давления при отсутствии поражения регулирующих его органов и систем.
Слайд 5
Классификация уровней артериального давления и степеней артериальной гипертензии (ВОЗ/МОАГ, 1999г)
Слайд 6
Примечания
если уровни систолического и диастолического артериального давления попадают в различные классификационные категории, то необходимо выбрать более высокую категорию. В качестве критерия диагностики АГ следует в равной мере использовать уровни систолического и диастолического АД, для определения степени изолированной систолической АГ используют градации, приведенные в графе «систолическое артериальное давление».
Слайд 7
Стратификация риска сердечно-сосудистых осложнений
Экспертами ВОЗ и МОАГ предложена стратификация риска по четырем категориям (низкий, средний, высокий и очень высокий) или риск 1, 2, 3, 4. Риск в каждой категории рассчитан на основе данных в среднем за 10 лет о вероятности смерти от сердечно-сосудистых заболеваний, а также от инфаркта миокарда и инсульта. Для определения индивидуальной для данного пациента степени риска развития сердечно-сосудистых осложнений необходимо оценить не только степень АГ, но также количество факторов риска, степень поражения органов-мишеней и наличие сопутствующих сердечно-сосудистых заболеваний.
Слайд 8
Факторы, влияющие на прогноз, и используемые для стратификации риска
Факторы риска сердечно-сосудистых заболеваний 1. Используемые для стратификации риска Величина систолического и диастолического АД Возраст: мужчин больше 55 лет женщин больше 65 лет Курение Уровень общего холестерина крови больше 6,5ммоль/л Сахарный диабет Семейные случаи раннего развития СС-заболеваний
Слайд 9
2. Другие факторы неблагоприятно влияющие на прогноз Сниженный уровень холестерина ЛПВП Повышенный уровень холестерина ЛПНП Микроальбуминурия (30-300 мг/сут) при СД Нарушение толерантности к глюкозе Ожирение Сидячий образ жизни Повышенный уровень фибриногена в крови Социально-экономические группы с повышенным риском
Слайд 10
Поражение органов-мишеней Гипертрофиялевого желудочка (ЭКГ, Эхо-КГ, Rtg) Протеинурия и/или небольшое повышение концентрации креатинина плазмы Ультразвуковые или рентгенологические признаки атеросклеротического поражения сонных, подвздошных и бедренных артерий, аорты Генерализованное или очаговое сужение артерий сетчатки
Слайд 11
Ассоциированные клинические состояния Цереброваскулярные заболевания: Ишемический инсульт Геморрагический инсульт Транзиторные ишемические атаки Заболевания сердца: ИМ Стенокардия Реваскуляризация коронарных артерий Застойная СН Заболевания почек: Диабетическая нефропатия Почечная недостаточность Заболевания сосудов: Расслаивающая аневризма Поражение периферических артерий с клиническими проявлениями Выраженная гипертоническая ретинопатия: Кровоизлияния или экссудаты Отек соска зрительного нерва
Слайд 12
Стратификация риска для оценки прогноза больных АГ
Слайд 13
Уровни риска (риск инсульта или инфаркта миокарда) в ближайшие 10 лет:
Низкий риск (риск 1) – менее 15% Средний риск (риск 2) – 15-20% Высокий риск (риск 3) – 20-30% Очень высокий риск (риск 4) – 30% и выше
Слайд 14
Группа низкого риска (риск 1). Эта группа включает мужчин и женщин моложе 55 лет с АГ при отсутствии других факторов риска, поражения органов мишеней и ассоциированных сердечно-сосудистых заболеваний. Группа среднего риска (риск 2). В эту группу входят пациенты с АГ 1 или 2 степени. Основным признаком принадлежности к этой группе является наличие 1-2 других факторов риска при отсутствии поражения органов мишеней и ассоциироанных заболеваний ССС.
Слайд 15
Группа высокого риска (риск 3). К этой группе относятся пациенты с АГ 1 или 2 степени, имеющие 3 или более других факторов риска или поражение органов мишеней или СД. В эту же группу входят больные с АГ 3 степени без других факторов риска, без поражения органов-мишеней, без сопутствующих заболеваний ССС и СД. Группа очень высокого риска (риск 4). К этой группе относятся пациенты с любой степенью АГ, имеющие сопутствующие заболевания ССС, а также с АГ 3 степени с наличием других факторов риска и/или поражением органов-мишеней и/или СД, даже при отсутствии сопутствующих заболеваний.
Слайд 17
Классификация вторичных АГ
Вторичные систоло-диастолические АГ 1. Почечные 1.1 Заболевания паренхимы почек Острый и хронический гломерулонефрит Наследственный нефрит Хронический пиелонефрит Интерстициальный нефрит Поликистоз почек Поражение почек при системных заболеваниях соединительной ткани и системных васкулитах Диабетическая нефропатия Гидронефроз Туберкулез почек Врожденная гипоплпзия почек Миеломная нефропатия Синдром Гудпасчера
Слайд 18
1.2 Реноваскулярные АГ Атеросклероз почечных артерий Фибромускулярная гиперплазия почечных артерий Тромбозы почечных артерий и вен Аневризмы почечных артерий Неспецифический аортоартериит 1.3 Опухоли почек, продуцирующие ренин 1.4 Первичная почечная ретенция натрия (синдром Лиддла) 1.5 Нефроптоз
Слайд 19
2. Эндокринные Надпочечниковые (с-м Иценко-Кушинга, врожденная вирилизирующая гиперплазия коры надпочечников, первичный гиперальдостеронизм, феохромоцитома) Гипотиреоз Акромегалия Гиперпаратиреоз Карциноид 3. Коарктация аорты 4. АГ при беременности
Слайд 20
5. Неврологические нарушения Повышенное внутричерепное давление (опухоль головного мозга, энцефалит, респираторный ацидоз) Квадриплегия Интоксикация свинцом Острая порфирия Гипоталпмический (диэнцефальный) с-м Семейная дисавтономия С-м Гийена-Барре Ночное апноэ центрального генеза
Слайд 21
6. Острый стресс, включая послеоперационный Психогенная гипервентиляция Гипогликемия Ожоговая болезнь Панкреатит Абстинентный с-м при алкоголизме Криз при серповидноклеточной анемии Состояние после реанимационных мероприятий
Слайд 22
7. АГ, индуцированные лекарствами, а также при экзогенных интоксикациях Прием оральных контрацептивов Лечение ГКС, минералокортикоидами, симпатомиметиками, эстрогенами Лечение ингибиторами моноаминоксидазы одновременно с приемом продуктов, богатых тирамином Интоксикация свинцом, таллием, кадмием 8. Увеличение ОЦК Чрезмерные внутривенные инфузии Истинная полицитемия 9. Злоупотребление алкоголем (хр. алкоголизм)
Слайд 23
Систолическая АГ
1. Увеличенный сердечный выброс Недостаточность клапана аорты Артериовенозная фистула, открытый аортальный проток С-м тиреотоксикоза Болезнь Педжета Гиповитаминоз В Гиперкинетический тип гемодинамики 2. Склерозированная ригидная аорта
Слайд 24
Примеры формулировки диагноза
Артериальная гипертензия 1 ст. Риск 2. Дислипидемия. АГ 2 ст. Риск 3. Гипертоническое сердце Н1. Желудочковая экстрасистолия. АГ 2 ст. Риск 4. СД, 2 тип, стадия клинико-метаболической субкомпенсации, средней ст. тяжести, диабетическая микроангиопатия сосудов нижних конечностей. АГ 3 ст. Риск 4. ИБС: стенокардия напряжения ФК 2. Атеросклероз аорты, венечных артерий. Н 1. Поликистоз почек. Хр. пиелонефрит, вне обострения. Вторичная нефрогенная АГ.
Слайд 25
Общая тактика ведения лиц с АГ
После установления диагноза АГ и оценки сердечно-сосудистого риска вырабатывается индивидуальная тактика ведения пациента. Важными аспектами ведения пациента с АГ являются: Мотивация пациента к лечению и соблюдение им рекомендаций по изменению образа жизни и режима медикаментозной терапии. Опыт и знания врача и доверие к нему пациента. Решение о целесообразности и выборе медикаментозной терапии.
Слайд 26
Диагностика
Сбор анамнеза определить длительность повышения АД, его уровни, наличие гипертонических кризов; факторы провоцирующие подъемы АД; уточнить наличие признаков, позволяющих заподозрить вторичный характер гипертензии: семейный анамнез почечных заболеваний; наличие в анамнезе заболеваний почек, мочевого пузыря, гематурии, злоупотребление анальгетиками; употребление различных лекарств или веществ: ОК, ГСК, НПВС, эритропоэтин, циклоспорин; длительная работа с солями свинца; наличие в анамнезе эндокринных заболеваний; пароксизмальные эпизоды потоотделения, головных болей тревоги, сердцебиения (феохромоцитома); мышечная слабость парестезии, судороги (альдостеронизм)
Слайд 27
выявить факторы, отягощающие течение АГ: наличие дислипидемии, СД, других заболеваний сердца и сосудов; отягощенный анамнез по АГ, СД, другим ССЗ у близких родственников; курение; особенности питания; уровень физической активности; злоупотребление алкоголем; храп, апноэ во время сна; личностные особенности пациента.
Слайд 28
тщательно выявить жалобы пациента, свидетельствующие о поражении органов-мишеней: головной мозг, глаза – наличие и характер головной боли, головокружение, сенсорные и двигательные расстройства, нарушение зрения; сердце – боли в грудной клетке, их связь с подъемами АД, эмоциональными и физ.нагрузками, сердцебиение, перебои в работе сердца, одышка; почки – жажда, полиурия, гематурия, никтурия; периферические артерии – похолодание конечностей, перемежающаяся хромота. оценить возможное влияние на АГ факторов окружающей среды, семейного положения, характера труда; уточнить медико-социальный и трудовой анамнез.
Слайд 29
Физикальное обследование
При физикальном обследовании врач должен выявить ПОМ и признаки вторичных АГ. Обязательно следует измерить рост, вес, объем талии пациента, вычислить ИМТ. На вторичный характер АГ могут указывать следующие данные, выявленные при обследовании: Симптомы болезни или синдрома Иценко-Кушинга; Нейрофиброматоз кожи (с-м феохромоцитомы); Увеличение почки (поликистоз, объемные образования); Ослабленный или запаздывающий пульс на бедренной артерии и сниженный уровень АД на ней (коарктация аорты, неспецифический аортоартериит); Грубый систолический шум над аортой, в межлопаточной области (коарктация аорты, заболевания аорты); Аускультация области живота – шумы над областью брюшного отдела аорты, почечных артерий (стеноз почечных артерий – вазоренальная АГ).
Слайд 30
ПОМ следует заподозрить при: головной мозг – аускультация шумов над сонными артериями, двигательные и сенсорные расстройства; сетчатка глаза – изменения сосудов глазного дна; сердце – усиление верхушечного толчка, нарушения ритма, наличие симптомов ХСН (хрипы в легких, наличие периферических отеков, увеличение размеров печени); периферические артерии – отсутствие, ослабление или асимметрия пульса, похолодание конечностей, симптомы ишемии кожи; сонные артерии – систолический шум над областью артерий.
Слайд 31
Стандартные лабораторные исследования
Гликемия плазмы натощак Проба на толерантность к глюкозе Общий ХЛ ХЛ ЛПНП ХЛ ЛПВП ТГ Калий Мочевая кислота Креатинин Расчетный клиренс креатинина или скорость клубочковой фильтрации Гемоглобин и гематокрит Анализ мочи (с определением микроальбуминурии); количественный анализ протеинурии.
Слайд 32
Стандартные инструментальные исследования
ЭКГ Эхо-КГ УЗИ сонных артерий Исследование глазного дна Домашнее измерение АД Суточное мониторирование АД Измерение скорости пульсовой волны
Слайд 33
Специальные методы исследования
Для подтверждения вторичной АГ проводятся следующие исследования: определение концентрации ренина, альдостерона, кортикостероидов, катехоламинов в плазме и/или моче, ангиографию, УЗИ почек и надпочечников, КТ, МРТ соответствующих органов, биопсию почек.
Слайд 34
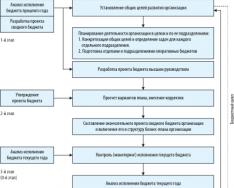
Мероприятия по изменению образа жизни
Слайд 35
Общие принципы медикаментозного лечения пациентов с АГ
Антигипертензивная терапия должна быть постоянной; В начале лечения назначают монотерапию; При недостаточном эффекте препарата увеличивают его дозировку или добавляют второй препарат; Желательно использовать препараты длительного действия для достижения 24-часового эффекта при однократном приеме.
Слайд 36
Выбор антигипертензивных препаратов
Эффективность антигипертензивной терапии оценивается уровнем снижения АД. В качестве как начальной, так и поддерживающей терапии могут применяться препараты 5-ти основных групп: тиазидные и тиазидподобные диуретики, блокаторы кальциевых каналов, ингибиторы АПФ, блокаторы рецепторов ангиотензина 2 и бета-блокаторы. Препараты этих классов могут применяться как в виде монотерапии, так и низкодозовые фиксированные комбинации.
Слайд 37
Показания и противопоказания к назначению основных групп антигипертензивных препаратов
Слайд 38
Слайд 39
Слайд 40
Предпочтительные антигипертензивные препараты при поражении органов мишеней и сопутствующих клинических заболеваниях
Слайд 41
Слайд 42
Стратегия выбора терапии (монотерапия/ комбинированная терапия)
Независимо от выбора препаратов, применение монотерапии позволяет достичь желаемого уровня лишь у ограниченного числа пациентов. Для достижения целевого уровня АД большинству пациентов необходимо применение более одного антигипертензивного препарата. Начальная терапия может проводиться с помощью, как монотерапии, так и сочетанного применения двух препаратов в низких дозах с последующим увеличением дозы или числа препаратов при необходимости. Применение монотерапии в качестве начальной возможно при незначительном повышении АД, при низком и умеренном риске развития осложнений ССЗ. Следует отдавать предпочтение сочетанному применению двух препаратов в низких дозах в тех случаях, когда исходный уровень АД соответствует 2 или 3 степени АГ либо общий риск развития осложнений высокий.
Слайд 43
Предпочтение отдается комбинации препаратов в фиксированной дозе, поскольку упрощение лечения имеет больше шансов на приверженность к терапии. Снижение риска осложнений наблюдается при следующих комбинациях: диуретик + ингибитор АПФ или антагонист рецепторов ангиотензина 2 или антагонист кальция или ингибитор АПФ + антагонист кальция или антагонист рецепторов ангиотензина 2 + антагонист кальция.
Слайд 44
Особенности проведения антигипертензивной терапии у пациентов с СД
Во всех случаях, когда возможно, у пациентов с СД 2 типа следует применять интенсивный режим немедикаментоз-ных вмешательств, обращая особое внимание на снижение массы тела и ограничение потребления поваренной соли. Целевой уровень АД – 130/80 мм рт.ст. Антигипертензивная терапия назначается уже с АГ 1 ст. Диуретики и бета-блокаторы не следует применять на первом этапе лечения, т.к. они усугубляют инсулинорезистентность и вызывают необходимость увеличения доз или числа сахароснижающих препаратов.
Слайд 45
Препаратами первого ряда, в тех случаях, когда достаточно применения монотерапии, являются ингибиторы АПФ или блокаторы рецепторов ангиотензина 2, они также должны быть обязательным компонентом комбинированной терапии (к ним можно добавлять антагонисты имидазоловых рецепторов, тиазидные диуретики в низких дозах, бета-блокаторы (небиволол или карведилол), блокаторы Са-каналов). При выборе тактики лечения следует учитывать необходимость применения вмешательств, которые воздействуют на все факторы риска, включая назначение статинов.
Слайд 46
Особенности проведения антигипертензивной терапии у пациентов с нарушенной функцией почек
Нарушения функции почек всегда сопровождаются высоким риском развития ССО. Для предупреждения прогрессирования нарушения функции почек необходимо: необходимо достижение целевого уровня АД менее 130/80 мм рт.ст. Для достижения целевого АД часто требуется комбинация нескольких препаратов (в т.ч. Петлевые диуретики). Для уменьшения выраженности протеинурии необходимо применение блокаторов рецепторов ангиотензина 2, ингибиторов АПФ или их комбинации. Кроме антигипертензивной терапии таким пациентам показаны статины и антиагрегантные средства, т.к. у них очень высокий риск развития ССО.
Слайд 47
Особенности проведения антигипертензивной терапии у пациентов с церебро-васкулярной патологией
Целевой уровень АД – менее 140/90 мм рт.ст. У таких пациентов можно использовать все группы антигипертензивных препаратов. Наиболее эффективным является назначение ингибиторов АПФ или блокаторов рецепторов ангиотензина 2 в сочетании с диуретиками.
Слайд 48
Особенности проведения антигипертензивной терапии у пациентов с ИБС, ХСН, фибрилляцией предсердий
Пациентам, перенесшим ИМ, раннее назначение бета-блокаторов, ингибиторов АПФ или блокаторов рецепторов ангиотензина 2 уменьшают риск развития повторного ИМ и смерти. При указании в анамнезе у пациентов с ХСН на АГ в антигипертензивную терапию целесообразно включать тиазидные и петлевые диуретики, бета-блокаторы, ингибиторы АПФ, блокаторы рецепторов ангиотензина 2, блокаторы рецепторов альдостерона. Следует избегать применения блокаторов Са-каналов.
Слайд 49
У пациентов с фибрилляцией предсердий необходим строгий контроль антигипертензивной терапии при лечении антикоагулянтами. Назначение блокаторов рецепторов ангиотензина 2 считается предпочтительным у пациентов с пароксизмами фибрилляции предсердий. При постоянной форме фибрилляции предсердий свое значение сохраняют бета-блокаторы и недигидропиридиновые блокаторы кальциевых каналов (верапамил, дилтиазем), которые снижают частоту желудочкового ритма.
Слайд 50
Показания к госпитализации
Показания к плановой госпитализации: - Необходимость в специальных, чаще инвазивных, методах исследования для уточнения диагноза или формы АГ; Трудности в подборе медикаментозной терапии у пациентов с частыми ГК; Рефрактерная АГ. Показания к экстренной госпитализации: ГК, не купирующийся на догоспитальном этапе; ГК с выраженными проявлениями гипертонической энцефалопатии; Осложнения АГ, требующие интенсивной терапии и постоянного врачебного наблюдения: мозговой инсульт, субарахноидальное кровоизлияние, остро возникшее нарушение зрения, отек легких и др.
Слайд 51
Гипертензивный криз
внезапное повышение систолического и/ или диастолического АД до индивидуально высоких величин, сопровождающееся появлением или усилением расстройств мозгового, коронарного и почечного кровообращения, а также выраженными нарушениями функции вегетативной нервной системы.
Слайд 52
Предрасполагающие факторы развития ГК
Нервно-психические стрессовые ситуации Интенсивная физическая нагрузка Длительная напряженная работа без отдыха, связанная с большой ответственностью прием большого количества накануне воды и соленой пищи Выраженное изменение метеорологических условий Воздействие «акустического» и «светового» стрессов, приводящих к перенапряжению слухового и зрительного анализаторов Злоупотребление алкоголем Употребление больших количеств кофе Интенсивное курение Внезапная отмена бета-адреноблокаторов Внезапное прекращение лечения клофелином Чрезмерная умственная нагрузка, сопровождающаяся недосыпанием Лечение ГКС, НПВС, трициклическими антидепрессантами, симпатомиметическими аминами
Слайд 53
Диагностические критерии ГК
Относительно внезапное начало Индивидуально высокий уровень АД, причем диастолическое АД как правило преввышает 120-130 мм рт.ст. Наличие признаков нарушения функции ЦНС, энцефалопатии с общемозговой и очаговой симптоматикой и соответствующими жалобами больного Нейровегетативные расстройства Кардиальная дисфункция различной степени выраженности с субъективными и объективными проявлениями Выраженные офтальмологические проявления (субъективные признаки и изменения глазного дна) Впервые возникшее или усугубившееся нарушение функции почек
Слайд 54
Классификация ГК
ГК подразделяются на 2 большие группы: осложненные (угрожающие жизни) и не осложненные (нежизнеугрожающие). Осложненные кризы характеризуются значительным повышением АД, тяжелым, быстропрогрессирующим поражением органов-мишеней, представляющих угрозу жизни и здоровью пациента. К осложненным гипертоническим кризам относят следующие клинические ситуации:
Слайд 55
Быстропрогрессирующая или злокачественная АГ с отеком соска зрительного нерва Цереброваскулярные заболевания: острая гипертензивная энцефалопатия ишемический инсульт с тяжелой гипертензией геморрагический инсульт субарахноидальное кровоизлияние Заболевания сердца: острое расслаивание аневризмы аорты острая левожелудочковая недостаточность острый инфаркт миокарда или угроза его развития нестабильная стенокардия состояние после коронарного шунтирования Заболевания почек: острый гломерулонефрит почечный криз при системных заболеваниях соединительной ткани тяжелая АГ после трансплантации почек
Слайд 56
Избыток циркулирующих катехоламинов криз феохромоцитомовый взаимодействие пищи или лек.препаратов с ингибиторами МАО использование симпатомиметических аминов «рикошетная» АГ после внезапного прекращения лечения гипотензивными средствами Эклампсия Хирургические заболевания: тяжелая АГ у больных, нуждающихся в немедленной хирургической операции послеоперационная АГ послеоперационное кровотечение в области перевязки сосудов тяжелые, обширные ожоги тела сильные носовые кровотечения травмы головы
Слайд 57
Неосложненные ГК
не сопровождаются острым поражением органов мишеней и не требуют немедленного начала интенсивной гипотензивной терапии, т.к. АД снижают медленно, в течении суток.
Слайд 58
При медикаментозном лечении ГК необходимо решение следующих задач
1. Купирование повышения АД: определить степень срочности начала лечения, выбрать препарат и путь его введения, установить необходимую скорость снижения АД, определить уровень допустимого снижения АД. 2. Обеспечение адекватного контроля за состоянием пациента в период снижения АД: необходима своевременная диагностика возникновения осложнений или избыточного снижения АД. 3. Закрепление достигнутого эффекта: назначить тот же препарат, с помощью которого снижалось АД, при невозможности – другие антигипертензивные препараты с учетом механизма и срока действия выбранных препаратов. 4. Лечение осложнений и сопутствующих заболеваний.
Слайд 59
Алгоритм выбора терапии при ГК
Неосложненный ГК Лечение неосложненного ГК можно проводить в амбулаторных условиях. При неосложненном ГК скорость снижения АД не должна превышать 25% за первые 2 часа, с последующим достижением в течение 24-48 часов до целевого уровня. Следует применять препараты с быстрым началом действия, коротким периодом полувыведения.
Слайд 60
Выбор препаратов при неосложненном ГК
Слайд 61
Осложненный ГК Сопровождается жизнеугрожающими состояниями и требует снижения АД, начиная с первых минут, при помощи парентерально вводимых препаратов. Лечение пациентов проводиться в отделении неотложной кардиологии или палате интенсивной терапии кардиологического или терапевтического отделения. АД следует снижать постепенно, во избежание ухудшения кровоснабжения головного мозга, сердца и почек, как правило не более чем на 25% за первые 1-2 часа.
Слайд 65
Посмотреть все слайды
Классификация уровней АД (ВОЗ, МОГ,1999 г.)
Оптимальное АД
.
< 120
< 80
Нормальное АД
< 130
< 85
Повышенное
нормальное АД
130-139
85-89
Степень 1
140-159
90-99
Степень 2
160-179
100-109
Степень 3
> 180
> 110
Изолированная
систолическая
> 140
< 90
Первичная – эссенциальная АГ – 85-90 % (после исключения вторичной АГ) Вторичная или симптоматическая АГ – 5-23 %
Артериальная гипертония (эссенциальная илипервичная) – заболевание, характеризующееся
повышением
АД,
обусловленное
суммой
генетических и внешних факторов и не связанное
с какими-либо самостоятельными поражениями
органов и систем (так называемые вторичные
гипертензии,
при
которых
артериальная
гипертензия является одним из проявлений
болезней).Факторы риска АГ
Генетический
Избыточный вес
Метаболический синдром
(синдром инсулинорезистентности)
Злоупотребление алкоголем
Злоупотребление поваренной
солью
Психосоциальный стресс
Этиология Нейрогенная теория, выдвинутая Г.Ф. Лангом, где ведущим звеном патогенеза является нарушение высшей нервной деятельности, возни
ЭтиологияНейрогенная теория, выдвинутая Г.Ф. Лангом,
где ведущим звеном патогенеза является
нарушение высшей нервной деятельности,
возникающее под влиянием раздражителей
внешней среды и приводящее к стойкому
возбуждению
вегетативных
центров
регуляции
кровообращения,
а
также
повышению АД.
Патогенез
ЭАГ основной причинный фактор –повышение активностисимпатоадреналовой нервной системы
Вазоспазм (почечных артерий)
Стимуляция ЮГА
РЕНИН-протеаза
Конвертация АНГИОТЕНЗИНА 1 в
АНГИОТЕНЗИН 11
повышение АД, обусловленное NaCl гиперволемией
Поражение органов мишеней при АГ:
Сердцестенокардия
инфаркт миокарда
сердечная недостаточность
Головной мозг
гипертоническая
энцефалопатия, транзиторные ишемические
атаки, инсульт, сосудистая деменция
Глазное
дно
Почки
отек
экссудация
кровооизлияния
нефропатия
почечная недостаточность
Сосуды
окклюзионные поражения
периферических артерий
расслаивающая аневризма аортыКЛИНИЧЕСКАЯ КАРТИНА
Основные жалобы:
головные боли, особенно в утренние часы, носят характер мигрени,
наступают в виде приступа, продолжаются в течение многих часов, заканчиваются
часто рвотой. Локализация болей: затылочная область, теменная, лобная,
височная, в области глазных яблок, нижней части лба и др.
головокружение и шум в ушах. Головокружение зависит от нарушения тонуса
сосудов и расстройств кровообращения в мозгу, сменяются появлением
кратковременных потерь сознания (транзиторные ишемические атаки), а затем
ишемических и геморрагических инсультов.
Шумы функционального характера не бывают постоянными. Шумы, вызванные
атеросклеротическим поражением сосудов головного мозга носят постоянный
характер.
Астено-невротические: быстрая утомляемость, бессонница, повышенную
возбудимость, сердцебиение, длительные боли в области сердца (верхушки),
невозможность спать на левом боку, и т.п. Могут быть жалобы на онемение,
«ползанье мурашек» и похолодание конечностей.
«никтурией» - преимущественным выделением мочи в ночное время, при
прогрессировании – выявляется олигурия (уменьшение суточного количества
выделенной мочи), вплоть до анурии (полное прекращение выделения мочи), что
свидетельствует о формировании сморщенной почки и почечной недостаточности.
появление «блестящих звездочек», «летающих мушек», связанных с
сужением сосудов глазного дна,затем сужение сосудов приобретает стойкий
характер, что приводит к снижению зрения.
Диагностические исследования Физикальное обследование
ВизуальноПризнаки «метаболического ожирения» андроидного типа,
коррелирую-щее с:
инсулинорезистентностью,
гиперинмулинемией,
гипергликемией,
нарушением жирового обмена
повышенным АД
Пальпация
Пульс на лучевый артерии напряжен
Верхушечный толчок усиленный, приподнимающийся
Пульсация расширенной аорты в яремной ямке
Перкуссия
С развитием сердечной недостаточности расширение границ
сердца сначала влево, а затем вправо
Аускультация
Акцент 11 тона над аортой, иногда диастолический шум.
Систолический шум над верхушкой (1 точка аускультации).
Появление ритма галопа, добавочных тонов- функциональная
недостаточность миокарда.
Лабораторные исследования
Общий анализ мочи - низкий удельный вес,протеинурия
Биохимический анализ крови- содержания
сахара, мочевины, креатинина, электролитов
Анализ мочи по Зимницкому – для
объективизации анамнестических указаний на
никтурию, олигурию, гипоизостенурию.
Проба Реберга - для выявления признаков
почечной недостаточности.
Инструментальные методы исследования
На ЭКГ – выявления признаков гипертрофии миокарда,ишемических
изменений
при
присоединении
ИБС,
идентификации нарушений ритма.
На
ЭХОКГ
для
выявления
гипертонического
ремоделирования миокарда.
УЗИ почек и надпочечников - для выявления признаков
сморщивания почек, аденомы надпочечников.
Исследование глазного дна - сужение артерий сетчатки. Вены
расширены, иногда «штопорообразно» извиты.
С развитием атеросклероза артерио-венозные вдавления
Самоса-Гуна.
Рентгенангиографические исследования - при вазоренальных
АГ различной этиологии и коарктации аорты.
Ренгенография, МРТ
черепа - при подозрениях на
эндокринную АГ.
Классификация и стратификация АГ
УРОВЕНЬ АД1 уровень
САД 140 - 159 мм с.б.
ДАД 90 - 99 мм с.б.
2 уровень
САД 160 - 179 мм с.б.
ДАД 100 - 109 мм с.б.
3 уровень
САД > 180 мм с.б.
ДАД > 110 мм с.б
КАТЕГОРИЯ
ФАКТОРА риска
Фактор риска 1
(низкий риск)
Фактор риска 2
(средний риск)
Фактор риска 3
(высокий риск)
1-3 уровень
Фактор риска 4
(очень высокий
риск)
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ
Отсутствуют
факторы риска АГ
поражения органов-мишеней,
ассоциированные заболевания
Присутствуют
1 или несколько факторов риска АГ,
признаки поражений органов-мишеней,
Присутствуют
факторы риска АГ
поражения органов-мишеней
осложнения сердечно-сосудистой системы
ассоциированные заболевания
Присутствуют
факторы риска АГ
поражения органов-мишеней
осложнения сердечно-сосудистой системы
ассоциированные заболевания
сахарный диабетПРИНЦИПЫ ЛЕЧЕНИЯ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ
НЕМЕДИКАМЕНТОЗНОЕ
Борьба с модифицируемыми факторами риска:
курением
ожирением
злоупотреблением алкоголя
с нарушениями режима труда и отдыха (стрессы)
гиподинмией
ограничение приема поваренной соли
МЕДИКАМЕНТОЗНОЕ
Основные гипотензивные препараты:
Диуретики
Β-адреноблокаторы
Ингибиторы ангиотензинпревращающего фермента (АПФ)
Блокаторы ангиотензин-ІІ рецепторов
Блокаторы медленных кальциевых каналов
Препараты центрального действия
Блокаторы α1-адренорецепторовДиуретики
Тиазидовые или близкие к ним соединения (гипотиазид, индапамид
(арифон), хлорталидон, бринальдикс и др.)
Петлевые диуретики (фуросемид, урегит, буринекс и др.)
Схема применения и дозирования
Первоначальную суточную дозу (12,5 мг) гипотиазида при
необходимости увеличивают до максимальной (50 мг).
Гипотиазидовые диуретики неэффективны при снижении клиренса
креатинина менее 35 мл/мин и снижении скорости клубочковой
фильтрации менее 25 мл/мин. В такой ситуации переходят на
фуросемид 40 мг х 1 раз в сутки, 1-2 раза в неделю.
Индапамид 2,5 х 1 разв сутки ежедневно, в сравнении с другими
диуретиками имеют ряд преимуществ: не вызывает нарушений
толерантности к глюкозе, при длительном применении уменьшает
гипертрофию левого желудочка, эффективен и при хронической
почечной недостаточностиΒ-адреноблокаторы
Механизм действия при АГ:
урежение ЧСС (снижает частоту и силу сердечных сокращений);
уменьшает секрецию ренина;
снижает симпатическую активность;
повышает уровень содержания простагландинов сосудистой стенки
повышает чувствительность барорецепторов.
Подразделяются на:
Неселективные (пропранолол, соталол, пиндолол, надолол и др.)
Селективные -метопрололы (атенолол, эгилок), бисапролол
(конкор), и др.
С внутренней симпатомиметической активностью (вискен,
ацебуталол, окспренолол и др.)
α-β-адреноблокаторы (лабеталол, карведилол и др.)Ингибиторы ангиотензинпревращающего
фермента (ингибиторы АПФ)
Эти препараты подавляют трансформацию АТ-І в АТ-ІІактивность плазменного
ренина повышается,
а
уровень содержания АТ-ІІ и альдестерона снижается.
Гипотензивный эффект ингибиторов АПФ связан с
дилатацией периферических артериол.
Вторичный важный механизм связан с повышением
содержания гипотензивной фракции простагландинов.
Ингибиторы АПФ
обладают нефропротективным
действием,
вследствие
чего
снижается
внутриклубочковая гипертензия и протеинурия, что
немаловажно для больных сахарным диабетом.
Некоторые ингибиторы АПФ.Частота применения, суточные дозы, начало гипотензивного эффекта и его продолжительность
Средние дозы(мг)
Частота
применения
(раз в сутки)
50-100
2-3
4-6
1
Фозиноприл (моноприл)
10-40
1-2
Эналаприл (ренитек)
10-20
1-2
Препарат
Каптоприл (капотен)
Периндоприл (престариум)
Блокаторы ангиотензин-11 рецепторов
обладают двойным механизмом действия,блокирование:
действия норадреналина
α1-адренорецепторов на уровне
синаптической щели
Это
сопровождается
практическим
отсутствием
побочных
эффектов.
Представителем эпросартанов является
препарат Теветен 600 мг х 1 раз в сутки,
лозартанов – Лозап 25-50 мгх2 раза в сутки
Блокаторы медленных кальциевых каналов
Механизм действия антагонистов кальция заключается вингибиции поступления ионов Са++ в миоциты сосудистых
стенок, что вызывает их расслабление и, в следствие этого,
дилатацию.
Антагонисты кальция состоят из различных химических
соединений:
фенилалкиламины (верапамил, изоптин и др.);
бензодиазепины (дилтиазем, кардил и др.);
дигидропиридины (коринфар, исрадипин, амлодипин,
нитрендипин, фелодипин и др.).
У дигидроперидинов вазодилятаторный эффект наиболее
выражен.
Блокаторы α1-адренорецепторов
Празозин, доксазозин и др.Это непрямые вазодилататоры, механизм действия
которых
заключается
в
блокаде
постсинаптических
α1-адренорецепторов,
снижении общего периферического сосудистого
сопротивления,
не
вызывая
при
этом
рефлекторную тахикардию.
Лечение начинают с малых доз (1 мг/сутки), в
последующем дозировку постепенно повышают
до 10 мг/сутки.
Препараты центрального действия
Результат центральной стимуляции α2-адренорецепторов и Ј1имидозолиновых рецепторов:снижение секреции катехоламинов хромафинными клетками
надпочечников;
снижение активности симпатической нервной системы;
повышение тонуса вагусного нерва.
Вышеперечисленные эффекты снижают общее периферическое
сосудистое сопротивление, частоту и силу сердечных сокращений.
Центральные α2-адреномиметики - клофелин 0,0075-0,015 мг и др..
Центральные α-агонисты снижают симпатическую активность.
Побочное действие –сухость во рту, сонливость.
Этих побочных эффектов практически лишены представители нового
класса – агонисты центральных имидазолиновых рецепторов
(моксонидин в виде препаратов цинт, физиотенз 0,2-0,4 мг х 1 раз в
день и др.).
Особенности клиники
Дебют заболевания моложе 20 лет и старше 60 летВнезапно возникшее стойкое и очень высокое,
преимущественно ДАД (>110 мм рт ст),
злокачественное течение
Наличие кризов с клиникой симпато-адреналового
возбуждения
Отсутствие генетической предрасположенности
или указания на заболевание почек
Резистентность к медикаментозной терапии
Заболевания почек
Паренхиматозные(гломерулонефрит, нефрит)
Хронический пиелонефрит
Поликистоз почек
Диабетическая нефропатия
Гидронефроз
Врожденная почечная гипоплазия
Травматические повреждения почек
Реноваскулярная гипертония
Реноваскулярная гипертензия (РВГ) – повышение АД, обусловленное сужением почечной артерии или ее ветвей.
Реноваскулярная гипертензия
(РВГ) –
повышение АД,
обусловленное
сужением
почечной
артерии или ее
ветвей.
Реноваскулярная гипертензия
Коарктация аорты
Эндокринные заболевания
Акромегалия (гипофиз)Гипотиреоз
Гипертиреоз
щитовидная железа
Гиперкальциемия
Аденомы надпочечников
- синдром Кушинга,
- первичный альдостеронизм или
синдром Кона,
- феохромацитома
Акромегалия
Неврологические заболевания
Внутричерепная гипертензияОпухоль мозга
Энцефалит
Апноэ во время сна
Тетрапарез
Острая порфирия
синдром Гийен-Барре
Слайд 2
Гипертония - это высокое и постоянное давление крови: 140/90 и выше.
Идеальный уровень, это когда верхняя цифра давления крови держится ниже 120 (систолическое давление). Нижняя цифра должна быть ниже 80 (диастолическое).
Слайд 3
Гипертония, является самым распространенным заболеванием XXI века(ВОЗ). Приблизительно 600 млн. людей вовсем мире страдают от высокого кровяного давления.
Слайд 4
Стадии гипертонии
1 стадия (легкая) характеризуется сравнительно небольшими подъемами АД в пределах 160-179(180) мм рт. ст. систолического, 95-104 (105) мм рт. ст.-диастолического. Уровень АД неустойчив, во время отдыха больного оно постепенно нормализуется, но заболевание уже фиксировано, повышение АД неизбежно возвращается. Часть больных не испытывает никаких расстройств состояния здоровья. Других беспокоят головные боли, шум в голове, нарушения сна, снижение умственной работоспособности. Изредка возникают несистемные головокружения, носовые кровотечения. Обычно отсутствуют признаки гипертрофии левого желудочка, ЭКГ мало отклоняется от нормы, иногда она отражает состояние гиперсимпатикотонии.
Слайд 5
2 стадия (средняя) отличается от предыдущей более высоким и устойчивым уровнем АД, которое в покое находится в пределах 180-200 мм рт. ст. систолическое и 105-114 мм рт. ст. диастолическое. Больные часто предъявляют жалобы на головные боли, головокружения, боли в области сердца. Выявляются признаки поражения органов-мишеней: гипертрофия левого желудочка, на ЭКГ признаки субэндокардиальной ишемии. Со стороны ЦНС отмечаются разнообразные проявления сосудистой недостаточности, возможны мозговые инсульты. На глазном дне, помимо сужения артериол, наблюдаются сдавления вен. Почечный кровоток и скорость клубочковой фильтрации снижены, хотя в анализах мочи нет отклонений от нормы.
Слайд 6
3 стадия (тяжелая) характеризуется более частым возникновением сосудистых катастроф, что зависит от значительного и стабильного повышения АД и прогрессирования атеросклероза более крупных сосудов. АД достигает 200-230 мм рт. ст. систолическое, 115-129 мм рт. ст. диастолическое. Спонтанной нормализации АД не бывает. Клиническая картина определяется поражением сердца (стенокардия, инфаркт миокарда, недостаточность кровообращения, аритмии), мозга (ишемические и геморрагические инфаркты, энцефалопатия), глазного дна, почек (понижение почечного кровотока и клубочковой фильтрации). У некоторых больных с III стадией гипертонии, несмотря на значительное и устойчивое повышение АД, в течение многих лет не возникают тяжелые сосудистые осложнения.
Слайд 7
Причина гипертонии
Статистика: 90 % заболеваний гипертонией вызваны образом жизни и вредными привычками. Вывод: гипертониками мы становимся вбольшинстве случаев по своему собственномувыбору.
Слайд 8
Факторы образа жизни – причина гипертонии
Избыточная масса тела Каждый килограмм жира требует 15 км дополнительных мельчайших кровеносных сосудов. Поэтому требуется большее давление, чтобы протолкнуть через них кровь. Статистика: люди, имеющие массу тела на 20 % выше нормы, в 5 разчаще страдают от гипертонии, чем люди с нормальной массой тела. У 70%мужчин, и у 61% женщин больныхгипертонией причиной заболевания явилосьожирение.
Слайд 9
Излишнее употребление соли, избыток пищевого натрия Установлено, что высокое кровяное давление встречается редко в тех регионахземного шара, где содержание соли в пищеочень низкое. Во многих странах употребление солипостоянно растет. Какследствие - гипертония, как эпидемия,поражает половину взрослого населения. Избыток соли в организме часто ведет к спазму артерий, задержке жидкости в тканях и, как следствие, к развитию артериальной гипертонии. Подсчитано, что каждый килограмм лишнего веса означает увеличение давления на 2 мм. рт. ст.
Слайд 10
Курение Компоненты табачного дыма, попадая в кровь, вызывают спазм сосудов. Вещества, содержащиеся в табаке, способствуют механическому повреждению стенок артерий, что предрасполагает к образованию в этом месте атеросклеротических бляшек. Курение одной сигареты повышает давление крови. Повышенное давление сохраняется как минимум 30 минут.
Слайд 11
Алкоголь Результат научных исследований: умеренноеупотребление алкоголя (не более 5 раз в год)в 15 % случаев ведет кгипертонии. Ежедневное употребление крепких спиртных напитков увеличивает давление на 5-6 мм. рт. ст. в год.
Слайд 12
Кофе, чай Результат научных исследований: одна чашечка кофе или чая может повысить давление крови на 5-6 делений.
Слайд 13
Малоподвижность Результат научных исследований:человек, который не занимаетсяфизическими упражнениями рано или поздно будет страдать от повышенного давления.
Слайд 14
Стресс и психическое перенапряжение Гормон стресса адреналин заставляет сердце биться чаще, перекачивая больший объем крови в единицу времени, вследствие чего давление повышается. Если стресс продолжается длительное время, то постоянная нагрузка изнашивает сосуды и повышение артериального давления становится хроническим.
Слайд 15
Атеросклероз Избыток холестерина ведет к потере артериями эластичности, а атеросклеротические бляшки сужают просвет сосудов, что затрудняет работу сердца. Все это ведет к повышению артериального давления. Однако и гипертония, в свою очередь, подстегивает развитие атеросклероза, так что эти заболевания являются факторами риска друг для друга.
Слайд 16
Наследственность Наследственность играет немаловажную роль в развитии гипертонической болезни в основном у людей молодого возраста, меньшую - у пожилых. Установлено, что гипертония в семьях, где ближайшие родственники страдают повышенным артериальным давлением, развивается в несколько раз чаще, чем у членов остальных семей. У родителей, болеющих гипертонической болезнью, дети в 3,5 раза чаще страдают ею по сравнению с другими детьми. Генетически может наследоваться не сама гипертония, а только предрасположенность к ней, это связано с особенностями обмена некоторых веществ (в частности, жиров и углеводов), а также с нервно-психическими реакциями. Однако реализация генетической предрасположенности в значительной степени обусловлена внешними влияниями: условиями жизни, питанием, неблагоприятными факторами.
Слайд 17
Профилактика развития гипертонии Профилактика артериальной гипертонии делится на первичную и вторичную. Первичная профилактика нужна здоровым - тем, чье давление пока не превышает нормальных цифр. Приведенный ниже комплекс оздоровительных мер поможет не только долгие годы удерживать давление в норме, но и избавиться от лишнего веса и значительно улучшить общее самочувствие.
Слайд 18
Физические упражнения Любые физические упражнения у лиц с мягкой и умеренной артериальной гипертонией способствуют повышению физической работоспособности. Упражнения, направленные на тренировку выносливости (общеразвивающие, дыхательные упражнения, занятия на тренажерах, плавание, быстрая ходьба, бег), приводят к заметному антигипертензивному эффекту. Однако, во время сильной физической нагрузки систолическое давление резко увеличивается, поэтому лучше всего заниматься понемногу (30 минут) каждый день, постепенно увеличивая нагрузку от слабой до умеренной.
Слайд 19
Ограничение животных жиров Постепенно вытесните из своей диеты сливочное масло, сыры, колбасы, сметану, сало и жареные котлеты дополнительным количеством овощей и фруктов, растительного масла и нежирной рыбы. Предпочитайте обезжиренные молочные продукты. Таким образом вы сможете контролировать содержание холестерина в крови (профилактика атеросклероза), нормализовать вес и одновременно обогатить свой рацион калием, который очень полезен при гипертонии.
Слайд 20
Низкосолевая диета Количество поваренной соли следует ограничить до 5 грамм (1 чайная ложка) в день. Следует учесть, что многие продукты (сыры, копчености и соления, колбасные изделия, консервы, майонез, чипсы) сами по себе содержат много соли. Итак, уберите со стола солонку и никогда не досаливайте готовые блюда. Заменяйте соль пряными травами, чесноком. Если обходиться без соли трудно, можно приобрести соль с пониженным содержанием натрия, вкус которой почти не отличается от обычной.
Слайд 21
Психологическая разгрузка Стресс - одна из основных причин повышения давления. Поэтому так важно освоить методы психологической разгрузки - аутотренинг, самовнушение, медитацию. Важно стремиться видеть во всем положительные стороны, находить в жизни радости, работать над своим характером, меняя его в сторону большей терпимости к чужим недостаткам, оптимизма, уравновешенности. Пешие прогулки, спорт, хобби и общение с домашними животными также помогают поддерживать душевное равновесие.
Слайд 22
Немедикаментозная терапия Помимо гипертонической диеты, терапия может включать дыхательные упражнения, легкий массаж, акупунктуру, иглоукалывание, рефлексотерапию, нормализацию сна, соблюдение режима дня, прием натуральных и синтетических витаминов, антиоксидантов, пищевых добавок и общеукрепляющих сборов трав. Словом, стоит максимально “оздоровить” свой образ жизни. Измерение артериального давления Делайте это ежедневно, а полученные цифры записывайте в специальную тетрадь. Если ваше давление приближается к 140/90, или выше этой цифры, значит оно повышено и следует обратиться к врачу.
Вопросы для обсуждения 1.Введение в проблему. Чем опасна артериальная гипертония? 2.Каким должно быть артериальное давление? 3.Анатомия сердечно-сосудистой системы. 4.Какие изменения происходят в организме, если не лечить гипертонию? Поражение органов мишеней. 5. Факторы риска развития и прогрессирования артериальной гипертонии. 6.Мероприятия по изменению образа жизни для профилактики осложнений гипертонии.
«Познание болезни есть уже половина лечения» М. Мудров «Познание болезни есть уже половина лечения» М. Мудров Сердечно-сосудистые заболевания занимают ведущее место в структуре заболеваемости взрослого населения. Сердечно-сосудистые заболевания занимают ведущее место в структуре заболеваемости взрослого населения. Среди них самым распространенным заболеванием является артериальная гипертония. Основной признак – повышение артериального давления.

Распространенность артериальной гипертонии По результатам исследований распространенность артериальной гипертонии у мужчин составляет 39,3%, у женщин – 41,1%. По результатам исследований распространенность артериальной гипертонии у мужчин составляет 39,3%, у женщин – 41,1%.


На ранних стадиях развития артериальная гипертония ничем себя не проявляет, длительное время она протекает почти бессимптомно. Не случайно гипертонию называют «тихой убийцей» или «незаметным врагом» На ранних стадиях развития артериальная гипертония ничем себя не проявляет, длительное время она протекает почти бессимптомно. Не случайно гипертонию называют «тихой убийцей» или «незаметным врагом» Необходимо измерять АД при появлении следующих жалоб: Необходимо измерять АД при появлении следующих жалоб: Головные боли пульсирующего характера в затылочной области: Головные боли пульсирующего характера в затылочной области: - возникают утром при пробуждении - возникают утром при пробуждении - связаны с эмоциональным напряжением - связаны с эмоциональным напряжением - усиливаются к концу рабочего дня - усиливаются к концу рабочего дня Головокружение Головокружение Мелькание «мушек» перед глазами Мелькание «мушек» перед глазами Плохой сон Плохой сон Раздражительность Раздражительность Нарушение зрения Нарушение зрения Боли в области сердца Боли в области сердца


Анатомия сердечно-сосудистой системы Схема кровотока Правый желудочек нагнетает венозную кровь в малый круг кровообращения в легких. Левый желудочек нагнетает артериальную кровь в большой круг кровообращения, снабжающий все ткани, то есть организм в целом.



Факторы, способствующие повышению АД Особенности личности повышенная чувствительность к соли избыточная масса тела малоподвижный образ жизни курение алкоголь активация симпато-адреналовой системы повышение АД Наследственность Психоэмоциональные нагрузки

Мероприятия по изменению образа жизни Снижение потребления поваренной соли Снижение потребления поваренной соли Это необходимо для того, чтобы уменьшить объем жидкости в организме. Это необходимо для того, чтобы уменьшить объем жидкости в организме. При гипертонии необходимо ограничить потребление поваренной соли до 5 граммов в сутки (1 чайная ложка без верха) При гипертонии необходимо ограничить потребление поваренной соли до 5 граммов в сутки (1 чайная ложка без верха) Использовать вместо соли приправы, перец, свежую зелень Использовать вместо соли приправы, перец, свежую зелень Необходимо помнить, что соль не только на столе в солонке, но и в готовых продуктах – хлебе, колбасе, копченостях и др. Необходимо помнить, что соль не только на столе в солонке, но и в готовых продуктах – хлебе, колбасе, копченостях и др.

Мероприятия по изменению образа жизни Нормализация массы тела Нормализация массы тела Риск развития сердечно-сосудистых заболеваний увеличивается в 2-6 раз у лиц с избыточной массой тела. Риск развития сердечно-сосудистых заболеваний увеличивается в 2-6 раз у лиц с избыточной массой тела. Снижение массы тела у лиц, страдающих ожирением, может привести к нормализации артериального давления при мягкой форме артериальной гипертонии. Снижение массы тела у лиц, страдающих ожирением, может привести к нормализации артериального давления при мягкой форме артериальной гипертонии. При снижении веса на каждые 5 кг отмечается снижение АД на 5-7 мм рт. ст. Для определения наличия избыточной массы тела используется индекс массы тела – индекс Кетле: При снижении веса на каждые 5 кг отмечается снижение АД на 5-7 мм рт. ст. Для определения наличия избыточной массы тела используется индекс массы тела – индекс Кетле: Масса тела (кг) Масса тела (кг) ИМТ = ИМТ = Рост 2 (м 2) Рост 2 (м 2) Оптимальными значениями ИМТ являются величины в интервале от 20 до 24. Оптимальными значениями ИМТ являются величины в интервале от 20 до 24. При величинах ИМТ от 25 до 30 говорят об избыточной массе тела. При величинах ИМТ от 25 до 30 говорят об избыточной массе тела. Диагноз ожирение может быть поставлен при значениях ИМТ= 30 и более. Диагноз ожирение может быть поставлен при значениях ИМТ= 30 и более.

Мероприятия по изменению образа жизни Нормализация уровня холестерина Нормализация уровня холестерина Холестерин необходим для нормальной жизнедеятельности организма. Его норма в крови 5,2 – 5,8 ммоль/л, а содержание более 5,8 ммоль/л приводит к неблагоприятным последствиям. Холестерин необходим для нормальной жизнедеятельности организма. Его норма в крови 5,2 – 5,8 ммоль/л, а содержание более 5,8 ммоль/л приводит к неблагоприятным последствиям. Избыток его идет на образование атеросклеротических бляшек, которые располагаются в артериях и препятствуют току крови. Стенка сосуда становится плотной и толстой, теряется ее способность реагировать на изменения атмосферного давления при перемене погоды или при психо-эмоциональных перегрузках.

Мероприятия по изменению образа жизни Отказ от курения Отказ от курения В одной сигарете содержится 4700 различных ядовитых веществ. Под влиянием никотина, окиси углерода и других токсичных веществ резко повышается артериальное давление (1 выкуренная сигарета повышает АД на мм рт. ст.), учащается сердцебиение, повышается свертываемость крови, что увеличивает риск закупорки В одной сигарете содержится 4700 различных ядовитых веществ. Под влиянием никотина, окиси углерода и других токсичных веществ резко повышается артериальное давление (1 выкуренная сигарета повышает АД на мм рт. ст.), учащается сердцебиение, повышается свертываемость крови, что увеличивает риск закупорки сосудов сердца, мозга, почек. У курящих риск развития инфаркта и инсульта в 12 раз выше, чем у некурящих.

Мероприятия по изменению образа жизни Ограничение приема алкоголя Ограничение приема алкоголя При употреблении алкоголя в количестве, эквивалентном 100 мл водки, отмечено повышение артериального давления на 11/5 мм рт. ст. у мужчин и на 5/2 мм рт. ст. у женщин. При употреблении алкоголя в количестве, эквивалентном 100 мл водки, отмечено повышение артериального давления на 11/5 мм рт. ст. у мужчин и на 5/2 мм рт. ст. у женщин. Такое повышение давления увеличивает риск развития инфаркта миокарда и инсульта в 1,5 раза.

Мероприятия по изменению образа жизни Увеличение физической активности Увеличение физической активности У людей, ведущих малоподвижный образ жизни, вероятность развития артериальной гипертонии на % выше, чем у людей активных, занимающихся физкультурой. Физические упражнения помогают снизить артериальное давление вследствие того, что расширяются периферические артерии. У людей, ведущих малоподвижный образ жизни, вероятность развития артериальной гипертонии на % выше, чем у людей активных, занимающихся физкультурой. Физические упражнения помогают снизить артериальное давление вследствие того, что расширяются периферические артерии. Для расходования лишних калорий и тренировки сосудов – ходите пешком, бегайте, плавайте, катайтесь летом на велосипеде, а зимой на лыжах. Если каждый день уделять физкультуре хотя бы 20 минут, сосуды укрепятся, и значительно уменьшится риск сердечно-сосудистых заболеваний.

Мероприятия по изменению образа жизни Борьба со стрессом Борьба со стрессом Стресс – виновник большинства проблем со здоровьем. Для любого человека он является причиной сбоя в слаженной работе организма. Если стресс кратковременный, то он полезен для организма, так как способствует мобилизации защитных сил для достижения успеха. Стресс – виновник большинства проблем со здоровьем. Для любого человека он является причиной сбоя в слаженной работе организма. Если стресс кратковременный, то он полезен для организма, так как способствует мобилизации защитных сил для достижения успеха. Рекомендуется избегать хронических стрессов, которые часто считаются первопричиной гипертонии.

Немедикаментозные методы являются реально выполнимыми, эффективными и безопасными, а также играют важную роль в лечении и профилактике гипертонии на ранних стадиях, когда можно и должно обходиться без лекарств. Немедикаментозные методы являются реально выполнимыми, эффективными и безопасными, а также играют важную роль в лечении и профилактике гипертонии на ранних стадиях, когда можно и должно обходиться без лекарств. При артериальной гипертонии II-III стадии лекарственная терапия будет более эффективна, если она применяется на фоне выполнения рекомендаций по оптимизации образа жизни. При артериальной гипертонии II-III стадии лекарственная терапия будет более эффективна, если она применяется на фоне выполнения рекомендаций по оптимизации образа жизни. « … пусть станут для тебя врачами следующие три вещи: хорошее настроение, покой и умеренная диета» « … пусть станут для тебя врачами следующие три вещи: хорошее настроение, покой и умеренная диета» (Античный афоризм) (Античный афоризм)

Онлайн калькуляторы